Emorragia subdurale e subaracnoidea
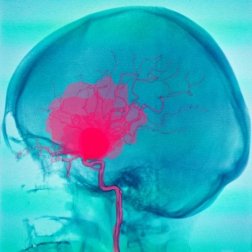
La duramadre e l’aracnoide sono due delle tre meningi presenti nel cervello. Le meningi sono strutture che rivestono il sistema nervoso centrale. Con i termini emorragia subdurale e subaracnoidea si intende una fuoriuscita di sangue che si verifica sotto queste due meningi.
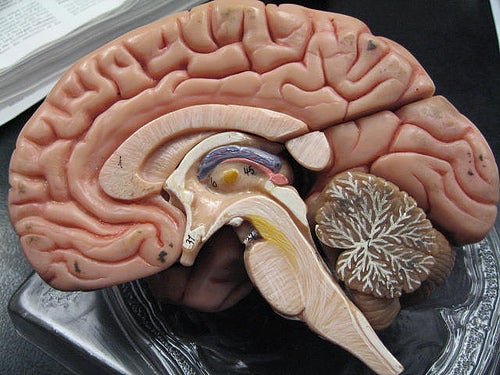
Le meningi
L’encefalo e il midollo spinale sono protetti dal cranio e dalla colonna vertebrale, tuttavia contano anche su un altro sistema di protezione: le meningi. Nel cervello ve ne sono tre, dall’esterno all’interno sono duramadre, aracnoide e pia madre.
La più esterna e spessa, la duramadre, è separata dall’osso mediante lo spazio epidurale. Nel cranio questo spazio è virtuale, cioè non esiste perché la duramadre aderisce al tessuto osseo. Esiste invece nel midollo spinale ed è occupato da vene e grasso.
Sotto la duramadre si trova l’aracnoide, separata dallo spazio subdurale. Anche in questo caso si tratta di uno spazio virtuale che diventa reale solo quando si verifica un versamento di sangue che separa le due meningi.
L’aracnoide invia alla pia madre una serie di protrusioni che attraversano lo spazio subaracnoideo. Quest’ultimo è occupato dal liquido cerebrospinale che ha il compito, tra le altre cose, di ammortizzare le variazioni di pressione dovute a urti o movimenti bruschi.
Infine, la pia madre aderisce strettamente al tessuto nervoso, accompagnandolo anche nei suoi solchi. È oggetto di studio la possibilità che questa entri anche all’interno del tessuto.
Leggete anche: 6 modi di mantenere sano il sistema nervoso
Emorragia subdurale e subaracnoidea
In un’emorragia subdurale o subaracnoidea, il primo evento è il deflusso di sangue dai vasi sanguigni che va ad accumularsi negli spazi tra le meningi. Questo causa danni al tessuto cerebrale, con quadri clinici di diverso tipo.
Tuttavia, a seconda che l’emorragia sia subdurale o subaracnoidea, gli elementi scatenanti e il decorso della malattia saranno diversi.
Emorragia subdurale
È definita come raccolta di sangue nella spazio virtuale tra la duramadre e l’aracnoide. Il sangue è di solito di origine venosa e in genere segue un trauma. Possiamo distinguere, tuttavia, tre tipi di ematoma subdurale a seconda del tempo necessario per manifestarsi:
- Ematoma subdurale acuto
- e.s. subacuto
- e.s. cronico
Ematoma subdurale acuto
È quello che si manifesta per primo. Di solito è dovuto a un grave trauma che lacera le vene che vanno dalla corteccia cerebrale alle meningi.
Chi sperimenta questo tipo di ematoma entra subito in coma. Di solito compaiono anche sintomi di focalità emisferica. Ciò significa che una parte specifica del cervello smette di funzionare. Alcuni esempi di focalità sono:
- Emiparesi: parziale incapacità di movimento causata da lesioni a carico dell’area che controlla le capacità motorie.
- Midriasi: aumento anomalo del diametro della pupilla a causa di lesioni dell’area che controlla il muscolo dell’iride.
Ematoma subdurale subacuto
Ha un decorso più lento e di solito meno grave poiché il versamento di sangue è minore e i meccanismi di coagulazione possono frenare l’emorragia. Anche in questo caso la causa è di solito traumatica.
In genere avviene perdita di coscienza, che poi viene recuperata. Per diversi giorni si sperimenta una progressiva obnubilazione, così come i segni di focalità emisferica.
Ematoma subdurale cronico
È conseguenza di lesioni minori multiple nel corso del tempo. Queste danno origine a piccoli versamenti di sangue che se non riassorbiti finiscono per produrre un ematoma subdurale di notevoli dimensioni. È abbastanza comune nei soggetti anziani.
Il primo sintomo è di solito il mal di testa o la cefalea, associati a disturbi dell’affettività e del comportamento. Il deterioramento è progressivo, accompagnato da sonnolenza, rallentamento del pensiero e altri sintomi.
Leggete anche: Come prevenire un’emorragia cerebrale
Emorragia subaracnoidea
Si definisce come raccolta di sangue tra l’aracnoide e la pia madre. Il sangue è di solito di origine arteriosa e le cause possono essere diverse. La più frequente è la rottura di un aneurisma, ma può essere dovuto anche a malformazioni vascolari.
La rottura di un aneurisma può manifestarsi con cefalea o una crisi epilettica. In oltre un terzo dei casi, il fattore scatenante della rottura è uno sforzo fisico con componente emotiva o una prolungata esposizione al sole.

La fascia d’età più a rischio è quella tra i 40 e i 60 anni. I sintomi, improvvisi, possono essere:
- Mal di testa forte.
- Vomito.
- Fotofobia (intolleranza alla luce con dolore o fastidio).
- Annebbiamento.
Dopo circa 48 ore, appare in genere la sindrome meningea poiché si irritano le meningi. I sintomi citati sono inoltre associati a rigidità del collo. Possono essere presenti anche deficit focali, come la paralisi dei movimenti oculari.
L’emorragia subaracnoidea lascia diverse conseguenze nel 60% dei casi. Il 40% dei sopravvissuti resta in uno stato di dipendenza.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Ximénez-Carrillo Rico, A., & Vivancos Mora, J. (2015). Hemorragia subaracnoidea. Medicine (Spain). https://doi.org/10.1016/S0304-5412(15)30004-4
- Asadi, H. (2017). Aneurysmal subarachnoid hemorrhage (aSAH). In Interventional Radiology for Medical Students. https://doi.org/10.1007/978-3-319-53853-2_23
- Raya, A. K., & Diringer, M. N. (2014). Treatment of subarachnoid hemorrhage. Critical Care Clinics. https://doi.org/10.1016/j.ccc.2014.06.004
- Macdonald, R. L. (2017). Subarachnoid Hemorrhage. In Handbook of Neuroemergency Clinical Trials: Second Edition. https://doi.org/10.1016/B978-0-12-804064-5.00002-3
- Marder, C. P., Narla, V., Fink, J. R., & Tozer Fink, K. R. (2014). Subarachnoid hemorrhage: Beyond aneurysms. American Journal of Roentgenology. https://doi.org/10.2214/AJR.12.9749
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.