Epatite D: definizione, sintomi e trattamento


Scritto e verificato il dottore Leonardo Biolatto
L’epatite D è causata da una particella simile ai virus, ma che non può essere definita propriamente tale. Poiché non presenta tutte le strutture proprie dei virus, è stata classificata come subvirus o virusoide. L’agente che causa l’epatite D è chiamato agente delta o deltavirus, associato alla famiglia dei virus che causano l’epatite insieme a quelli dell’epatite A, B, C ed E.
La struttura microscopica è semplice. Presenta solo una molecola di acido ribonucleico (RNA) di forma circolare, utilizzata per moltiplicarsi. Tuttavia, quell’RNA non svolge alcuna altra funzione. Da qui, l’inclusione nella categoria di subvirus. Poiché non dispone di strutture preposte allo svolgimento di altre funzioni diverse dalla replica, il subvirus necessita del supporto di un altro virus. Nel caso dell’epatite D, il virus che funge da supporto è quello dell’epatite B.
Una volta che l’agente delta è entrato nel corpo umano, precedentemente infettato dall’epatite B, il deltavirus sfrutta la struttura del virus B. Pertanto, la preesistenza dell’epatite B risulta essere una condizione necessaria per l’infezione da epatite D.
Prevalenza dell’epatite D
Nel mondo si stima che ne soffrano circa quindici milioni di persone. Nel quadro della popolazione mondiale generale non è un numero elevato. I soggetti infetti rappresentano anche una piccola percentuale del totale affetto da epatite B.
Geograficamente, ci sono regioni con una maggiore prevalenza di epatite D rispetto ad altre. L’Africa centrale, l’Asia settentrionale e il Medio Oriente sono le aree più colpite. In Europa si localizza soprattutto nell’area del Mediterraneo orientale, e in America è prevalente in Amazzonia.
Trasmissione
La principale via di trasmissione dell’epatite D è il sangue. Spesso chi ne soffre l’ha contratta scambiandosi siringhe utilizzate per iniezioni di droghe per via endovenosa. Meno frequentemente, la trasmissione può verificarsi facendosi tatuare con oggetti non sterilizzati.
D’altra parte, anche le trasfusioni di sangue possono trasmettere il virus, se eseguite senza le misure adeguate. Oggi è impensabile anche solo l’esistenza di banche del sangue senza biosicurezza, ma è pur sempre una possibilità.
È risaputo che l’epatite D può essere trasmessa sessualmente, sebbene i casi siano molto specifici e rappresentino solo una piccola percentuale. Allo stesso modo, la trasmissione da madre a figlio nel grembo materno, chiamata contagio perinatale, ha una bassa incidenza.
Conoscendo le vie di trasmissione dell’epatite D possiamo stabilire quali situazioni presentino maggiori rischi di contagio. I gruppi di popolazione a maggior rischio sono:
- Tossicodipendenti, droghe per via endovenosa.
- Pazienti con epatite B: questa è una condizione essenziale per l’infezione da epatite D.
- Figli di madri infette durante la gravidanza.
Continuate a leggere: Prevenire l’epatite è possibile, scoprite come
Come si manifesta l’epatite D
Poiché l’epatite D infetta esclusivamente soggetti precedentemente affetti da epatite B, i sintomi vanno inquadrati in tale contesto. In altre parole, alcuni sintomi sono attribuibili all’epatite B mentre altri sono tipici dell’epatite D.
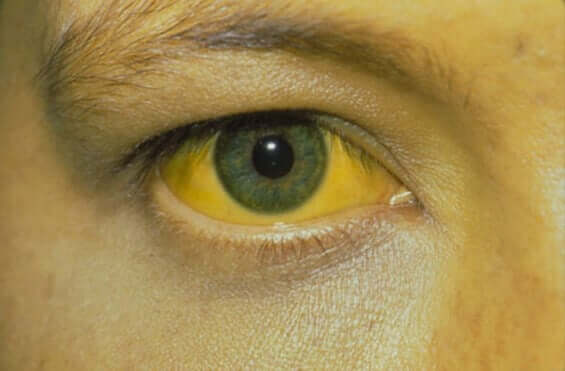
Un quadro clinico che gli scienziati di tutto il mondo hanno descritto è l’epatite acuta da co-infezione. Ciò accade a causa di un’infezione quasi simultanea dai due virus. I sintomi sono quelli consueti dell’epatite: dolore addominale, ingrossamento del fegato, ittero, nausea e vomito. Può essere una condizione lieve, ma può anche evolversi in epatite fulminante.
Un’altra varietà di manifestazione è la superinfezione. Se il virus dell’epatite D infetta un soggetto con epatite B preesistente, il nuovo virus potrebbe accelerare l’evoluzione del virus di vecchia data. L’epatite primaria di cui soffre il paziente progredirà più rapidamente e le complicanze compariranno prima del previsto. Queste complicanze includono:
- Cirrosi: è l’alterazione della struttura interna del fegato. Le cellule del fegato si disorganizzano e smettono progressivamente di funzionare. Compare tessuto cicatriziale che invade parti del fegato, interrompendo il flusso sanguigno.
- Insufficienza epatica: una volta che la cirrosi è permanentemente installata, il fegato smette di funzionare. Tutti i compiti che dovrebbe svolgere per l’organismo non vengono eseguiti e il danno diventa terminale.
- Cancro al fegato: i pazienti con epatite B corrono un rischio maggiore di sviluppare un tumore epatico maligno. La superinfezione da epatite D accelera questo rischio.
Continuate a scoprire: Malattie del fegato, ecco le principali
Diagnosi e trattamento
La diagnosi non è così semplice. Innanzitutto, deve esserci una diagnosi di epatite B, la condizione essenziale per l’installazione dell’agente delta. Successivamente, la presenza di epatite D può essere confermata con un esame del sangue.
Una volta confermata la diagnosi, il trattamento dipenderà dalle condizioni cliniche del paziente. Esiste un antivirale chiamato interferone alfa pegilato, che è indicato per una terapia di otto mesi, ma la sua efficacia è bassa.Per i casi di cirrosi avanzata e insufficienza epatica, o per i tumori epatici non metastatici, un’opzione è il trapianto di fegato.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Rizzetto M. Hepatitis D virus: introduction and epidemiology. Cold Spring Harbor Perspectives in Medicine. 2015;5(7):a021576.
- Ahn J, Gish RG. Hepatitis D virus: a call to screening. Gastroenterology & Hepatology. 2014;10(10):647‒686.
- Littlejohn, Margaret, Stephen Locarnini, and Lilly Yuen. “Origins and evolution of hepatitis B virus and hepatitis D virus.” Cold Spring Harbor perspectives in medicine 6.1 (2016): a021360.
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.