Proctite: cause e possibili trattamenti
La proctite è un’infiammazione della mucosa rettale, la struttura tubolare e muscolare che collega la parte terminale del colon o intestino crasso all’ano.
I sintomi, vari e fastidiosi, possono essere passeggeri, ma in alcuni casi diventano cronici. La proctite è comune nelle persone che soffrono di una malattia infiammatoria intestinale come il morbo di Crohn o la colite ulcerosa.
La proctite può essere curata mediante farmaci o modificando lo stile di vita. Solo nei casi più gravi è necessario un intervento chirurgico. Secondo le statistiche, è una malattia destinata ad aumentare in tutto il mondo.
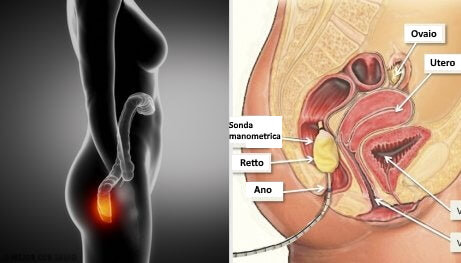
Sintomi
I sintomi tipici della proctite sono dolore nell’area a del retto e bisogno costante di evacuare con, al termine, una sensazione di svuotamento incompleto dell’intestino. Questa condizione è nota come tenesmo rettale. Altri sintomi sono:
- Dolore all’ano o sensazione di presenza di un corpo estraneo.
- Dolore addominale.
- Sanguinamento rettale.
- Emissione di muco dal retto.
- Feci liquide.
- Alternanza di episodi di diarrea acquosa e stipsi.
- Defecazione dolorosa.
In alcuni casi la proctite si accompagna a disfunzioni della vescica, debolezza e bruciore alle gambe. I pazienti di sesso maschile potrebbe avere difficoltà a mantenere l’erezione. In casi più circoscritti, si presentano febbre e dimagrimento.
Leggete anche: Attacchi di colite ulcerosa: come prevenirli?
Cause principali
La proctite può avere diverse cause, ma di solito è presente una condizione soggiacente. Le cause principali sono:
- Malattie sessualmente trasmissibili come la gonorrea, la clamidia, la sifilide o l’herpes, spesso trasmesse attraverso il sesso anale. Nei pazienti con HIV, la malattia è in genere più grave.
- Infezioni comuni, come le infezioni batteriche da salmonella e shighella. La faringite streptococcica può causare una proctite streptococcica nei bambini.
- Traumatismo ano-rettale. Il sesso anale o l’inserimento di oggetti in questa area causano talvolta delle lesioni che sfociano in questa condizione.
- Malattie infiammatorie intestinali. Comprendono la colite ulcerosa e la malattia di Crohn. Entrambe sono motivo frequente di proctite.
- Radioterapia. Chi si è sottoposto a trattamento radioterapico nell’area pelvica corre un rischio maggiore di sviluppare una proctite. I sintomi di solito compaiono dopo sei settimane dall’inizio del trattamento o fino a nove settimane dopo averlo terminato.
- Antibiotici. Eliminano anche i batteri amici, che impediscono a loro volta, la proliferazione dei batteri patogeni.
Diagnosi
La diagnosi della proctite parte da una raccolta dettagliata della storia medica del paziente e da un attento esame fisico.
Verranno presi in considerazioni i sintomi, i precedenti familiari e le abitudini sessuali, tra gli altri aspetti. Il medico esegue un esame rettale e in genere prescrive prove complementari come:
- Emocromo completo: permette di individuare perdite di sangue e infezioni.
- Analisi delle feci: permette di stabilire se esiste un’infezione batterica.
- Anoscopia: ispezione del canale anale e della parte inferiore del retto. Viene effettuata attraverso uno strumento chiamato anoscopio.
- Colonscopia: permette di esplorare il colon attraverso l’impiego di una sonda sottile dotata di telecamera. Permette inoltre di prelevare un campione per la biopsia.
- Fibrosigmoidoscopia attraverso fibroscopio flessibile: simile alla colonscopia sia nella procedura che negli obiettivi.
- Test delle malattie a trasmissione sessuale: in genere i campioni vengono ottenuti dal retto o dall’uretra, il canale attraverso cui passa l’urina.
L’anoscopia, la colonscopia e la fibrosigmoidoscopia sono prove un po’ più invasive che possono causare qualche fastidio. Di solito il recupero totale avviene nel giro di 24 ore.
Possibili trattamenti della proctite

Esistono due linee di trattamento: farmacologica o chirurgica. Il medico prescriverà diversi farmaci a seconda della causa della proctite:
- Antibiotici: se la proctite è causata da un’infezione batterica.
- Antivirali: quando alla base vi è un’infezione virale.
- Antinfiammatori: se la proctite è causata da radioterapia o malattia infiammatoria intestinale. Vengono somministrati sotto forma di compresse, supposte o clisteri.
- Immunosoppressori: quando la causa specifica è il morbo di Crohn.
- Ammorbidenti delle feci e dilatatori anali. Spesso vengono impiegati quando la proctite è una conseguenza della radioterapia.
Leggete anche: Trattare il morbo di Crohn, 10 consigli
Si decide per la chirurgia quando gli altri trattamenti non sono efficaci. Lo scopo è di rimuovere l’area danneggiata; a volte distruggere il tessuto sanguinante attraverso procedure come la coagulazione mediante argon plasma, la crioablazione o l’elettrocoagulazione.
Cambiamenti nella dieta e nello stile di vita
Variazioni nello stile di vita e nella dieta contribuiscono in modo decisivo ad alleviare il dolore o il fastidio. Le misure più consigliate sono:
- Dieta leggera.
- Evitare i cibi piccanti, grassi e acidi durante i periodi di diarrea.
- Bere abbondanti liquidi: facilita il transito intestinale e previene la disidratazione legata alla diarrea.
- Evitare la caffeina, le bevande e i latticini (in caso di intolleranza al lattosio).
- Evitare i dolci e lo zucchero.
Può essere molto utile annotare i sintomi su un quaderno, registrando, ad esempio, i momenti di massima intensità e gli alimenti che si sono consumati; in questo modo è possibile individuare gli scatenanti.
È meglio limitare il numero dei partner sessuali e usare il preservativo. È da evitare il contatto sessuale con persone che hanno contratto l’herpes o che manifestano sintomi di infiammazione dell’area genitale.
Cosa fare in caso di proctite?
Se la proctite non viene trattata o se non risponde al trattamento, possono crearsi gravi complicazioni. Queste includono emorragia, anemia, ascesso, ulcere sulla parete intestinale e fistole.
Si tratta quindi di una malattia che necessita di cure mediche, a cui ci si deve attenere in modo scrupoloso. Il monitoraggio deve essere continuo, soprattutto per garantire che la causa dell’infiammazione sia scomparsa in modo completo.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Vallejo Hernández, R., Ortega Polar, E., & Tánago, P. (2018). Enfermedades de transmisión sexual (ETS). Panorama Actual Med, 42(413), 417-424.
- Silva, F., Gatica, T., & Pavez, C. (2019). Etiología y fisiopatología de la enfermedad inflamatoria intestinal. Revista Médica Clínica Las Condes, 30(4), 262-272.
- Serrano Ferrández, E., & Artal Traveria, E. (2020). Proctitis: pensar más allá de la enfermedad inflamatoria y la neoplasia. Medicina de Familia-SEMERGEN, 46(6), 428-430.
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.








