La sindrome di Hallopeau: che cos'è?
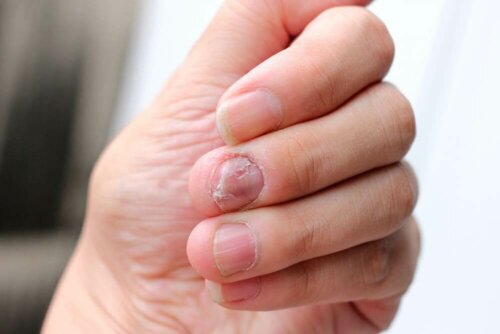
La sindrome di Hallopeau è una patologia molto rara, anche se molti esperti pensano che in realtà sia sottodiagnosticata. In ogni caso, i casi noti sono molto pochi e la maggior parte riguarda donne di mezza età.
Il nome di questa patologia rende omaggio al medico francese François Henri Hallopeau, che ha dato notevoli contributi alla scienza dermatologica. A lui sono dovuti la descrizione dell’acrodermatite continua e importanti contributi nello studio della lebbra, della tubercolosi cutanea, ecc.
Radcliffe-Crocker parla per la prima volta della sindrome di Hallopeau nel 1888. Tuttavia, fu solo nel 1890 che Hallopeau fornì una descrizione più precisa della malattia, che in origine portava il nome di acrodermatite continua suppurativa.
Che cos’è la sindrome di Hallopeau?
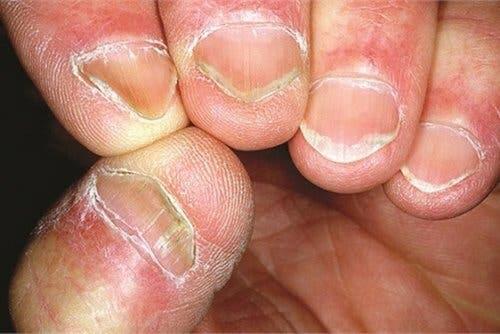
La sindrome di Hallopeau è una malattia infiammatoria cronica che colpisce le dita delle mani e dei piedi. È nota anche con il nome di acropustolosi, acrodermatite pustolosa, acrodermatitis praestans o dermatitis repens.
La caratteristica principale di questa malattia consiste nella comparsa di eruzioni con pus sterile. All’inizio le eruzioni interessano solo le punte delle dita, ma tendono a espandersi a poco a poco a tutta la zona circostante.
Nei casi cronici, dopo diverso tempo in genere le eruzioni causano lesioni invalidanti soprattutto sotto forma di atrofia, onicodistrofia e osteolisi. Tutte queste manifestazioni provocano danni permanenti.
Caratteristiche principali della sindrome di Hallopeau
In genere la malattia si presenta inizialmente sulla punta delle dita delle mani. Di rado fa la sua prima comparsa sui piedi. La prima manifestazione che è possibile osservare consiste in piccole pustole che si uniscono e provocano formazioni di pus. Questo pus non contiene batteri: per questa ragione viene definito “sterile”.
Quando le pustole si rompono, lasciano la pelle arrossata e lucida. Sull’area in questione si formano nuove pustole. Quando si formano al di sotto del letto ungueale, accade spesso che causino la perdita di placca oppure onicodistrofia, una significativa alterazione della superficie dell’unghia.
Le lesioni variano in base alla fase nella quale si trova la malattia. Negli episodi acuti, le pustole presentano il comportamento descritto, con la tendenza a estendersi verso le aree circostanti. Nella fase cronica, è possibile che si manifesti una distruzione completa della matrice dell’unghia, che porta alla perdita della stessa, detta anche anonichia.
Oltre a ciò, la pelle va incontro a una grave atrofia. Si presenta un’infiammazione delle falangi, o osteite, che successivamente muta in osteolisi, o distruzione del tessuto osseo. Spesso questo fenomeno finisce per compromettere le articolazioni. La malattia può estendersi fino a coprire il dorso dell’avambraccio o il piede.
Potrebbe interessarvi leggere anche: 7 cose da sapere sui funghi nelle unghie
Cause e diagnosi

La scienza ignora le cause della sindrome di Hallopeau. Nonostante ciò, oggi esiste un certo consenso secondo il quale questa malattia sarebbe una forma localizzata di psoriasi pustolosa. Quest’ultima è una grave complicazione della psoriasi.
Si ritiene che la malattia di Hallopeau sia un disturbo autoimmune, caratterizzato da un’alterazione immunitaria localizzata sulla pelle. Sappiamo, però, che la maggior parte dei casi colpisce donne di mezza età con precedenti di tabagismo. Accade comunemente anche che si presenti in seguito a un’infezione o a un trauma.
La diagnosi della sindrome di Hallopeau ha carattere clinico e istopatologico. Il primo aspetto che deve essere stabilito è se le pustole sono sterili o meno. A questo scopo, in genere si realizza una coltura, anche se talvolta è necessario praticare una biopsia.
Dal punto di vista istopatologico, la caratteristica principale è rappresentata dalla pustola, occupata da neutrofili. Non si manifestano necrosi epidermica né spongiosi. Accade spesso che sia presente un infiltrato linfoistiocitario moderato. Quest’ultimo si trova nella parte alta del derma e presenta un edema focale.
Vi consigliamo di leggere anche: Eliminare i brufoli e prevenire gli ascessi
Decorso e prognosi
La sindrome di Hallopeau può rivelarsi molto resistente ai trattamenti una volta raggiunta la fase cronica. Fino a oggi, non è stato sviluppato alcun farmaco che consenta di raggiungere una remissione duratura. I casi, di fatto, sono talmente rari che non esistono nemmeno modelli terapeutici chiari.
Generalmente la malattia rimane confinata per diversi anni nell’area cutanea d’origine, ma è altrettanto frequente che progredisca verso le aree circostanti. In casi estremamente rari, il problema diventa generalizzato e arriva a coinvolgere le mucose.
In casi eccezionali, sono stati riferiti episodi di miglioramento spontaneo. Di solito, però, si presentano diversi episodi di riacutizzazione che comportano l’aumento delle lesioni senza causa apparente. Si tratta di una malattia cronica e recalcitrante.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Ryan, C., Collins, P., Kirby, B., & Rogers, S. (2009). Treatment of acrodermatitis continua of Hallopeau with adalimumab. British Journal of Dermatology. https://doi.org/10.1111/j.1365-2133.2008.08893.x
- Sehgal, V. N., Verma, P., Sharma, S., Srivastava, G., Aggarwal, A. K., Rasool, F., & Chatterjee, K. (2011). Acrodermatitis continua of Hallopeau: Evolution of treatment options. International Journal of Dermatology. https://doi.org/10.1111/j.1365-4632.2011.04993.x
- Di Costanzo, L., Napolitano, M., Patruno, C., Cantelli, M., & Balato, N. (2014). Acrodermatitis continua of Hallopeau (ACH): Two cases successfully treated with adalimumab. Journal of Dermatological Treatment. https://doi.org/10.3109/09546634.2013.848259
-
García, C., Arellano, J., Vera, V., & Corredoira, Y. (2020). Acrodermatitis continua de hallopeau y artritis psoriática: Reporte de caso. Medwave, 20(08) doi:10.5867/medwave.2020.08.8021
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.








