La sindrome di Horner: di cosa si tratta?

La sindrome di Horner è un disturbo poco comune, noto anche come paralisi oculosimpatica, che danneggia i nervi dell’occhio e del viso. A causa di questa sindrome, la pupilla del lato del volto colpito si contrae. Oltre a ciò, nello stesso lato la palpebra si abbassa e la sudorazione diminuisce.
La sindrome di Horner si verifica sempre come conseguenza di un’altra malattia soggiacente. I disturbi più comuni che di solito ne rappresentano l’origine sono i seguenti:
- Accidente cerebrovascolare
- Tumore o lesione del midollo spinale
- Tumore al cervello
In determinate occasioni la causa all’origine del problema non viene determinata. In questi casi difficilmente sarà possibile trovare una soluzione alla sindrome, perché proprio il trattamento della causa potrà ripristinare le normali funzionalità nervose.
Questa sindrome può colpire persone di qualunque età, ma come già detto, la sua incidenza è molto scarsa.
La sindrome di Horner
Perché si presenta?
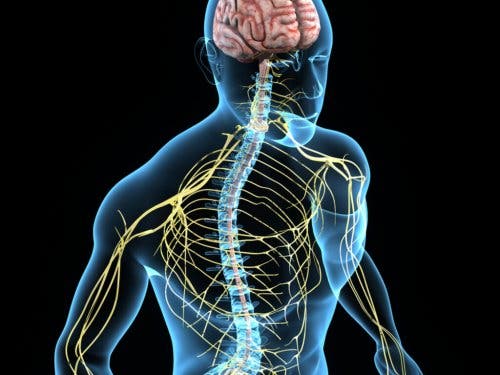
Per capire come si presenta la sindrome di Horner, bisogna prima considerare il funzionamento di una serie di fibre nervose, come quelle associate alla sudorazione, alle pupille e ad alcuni muscoli che si trovano intorno agli occhi.
Queste fibre si diramano dalla parte del cervello chiamata ipotalamo e raggiungono il viso e gli occhi. Se il percorso di queste fibre nervose risulta alterato in un qualunque punto, si presenta la sindrome di Horner.
Il percorso compiuto da queste fibre è molto complesso. Dal cervello scendono lungo il midollo spinale, escono da esso al livello del torace e risalgono lungo il collo tramite l’arteria carotide. Poi penetrano nel cranio e raggiungono la parte interna dell’occhio. Possibili danni a carico delle fibre nervose possono essere dovuti alle seguenti cause:
- Lesione della carotide, una delle principali arterie che raggiungono il cervello.
- Lesione ai nervi posti alla base del collo, che prendono il nome di plesso brachiale.
- Attacchi di emicrania.
- Tumore, accidente cerebrovascolare o danni analoghi all’encefalo o al tronco encefalico.
- Simpatectomia. Si tratta di iniezioni o interventi chirurgici volti a interrompere le fibre nervose e donare sollievo da un determinato dolore.
Esistono determinati casi nei quali la sindrome di Horner si sviluppa al momento della nascita. Questa malattia può manifestarsi attraverso la mancanza di colore e pigmentazione dell’iride. Anche se la patologia, di per sé, si limita a pochi casi, si stima che la sindrome congenita colpisca 1 nascita su 6.000.
In base al punto e alla forma della lesione soggiacente, la sindrome di Horner può essere classificata in quattro forme: centrale, pregangliare, postgangliare e congenita.
Potrebbe interessarvi leggere anche: Scoprite il vostro stato di salute attraverso gli occhi
Sintomi della sindrome di Horner
È bene tenere a mente che la sindrome di Horner colpisce solo un lato del viso. I sintomi e i segni più frequenti grazie ai quali è possibile identificare questa malattia sono:
- Abbassamento della palpebra superiore.
- Lieve sollevamento della palpebra inferiore.
- Miosi, ovvero minore diametro della pupilla.
- Anisocoria. Indica una differenza notevole nelle dimensioni delle due pupille.
- Dilatazione piccola o ritardata della pupilla sotto l’effetto di una luce debole.
- Deficit o assenza completa di sudorazione nel lato del viso interessato.
Non sempre è facile identificare questi sintomi che possono svilupparsi in forma attenuata, rendendo più difficile la diagnosi.
Sintomi nei bambini
Nel caso in cui la sindrome di Horner si sviluppi nei bambini, è possible osservare alcuni sintomi caratteristici. L’iride dell’occhio interessato diventa più chiara, soprattutto nei bambini che hanno meno di un anno di età.
Oltre a ciò, il lato del viso colpito sembra non arrossarsi mai. Il rossore dovrebbe comparire normalmente in seguito a uno sforzo fisico, reazioni emotive o presenza di calore. Ma ciò non avviene.
Vi consigliamo di leggere anche: Il colore degli occhi può dare informazioni sulla salute
Diagnosi e trattamento della sindrome di Horner
Per diagnosticare questa sindrome, i professionisti valutano alcuni dei seguenti sintomi, osservabili mediante un esame oculistico:
- Variazioni nella contrazione o nella dilatazione della pupilla.
- Abbassamento della palpebra.
- Iniezione congiuntivale.
Il trattamento dipenderà sempre dalla causa del disturbo, ciò significa che non esiste un trattamento specifico per la sindrome di Horner. Questo, dunque, viene applicato solo dopo aver individuato la causa.
È bene ricordare che in genere la palpebra si abbassa solo leggermente e questo rappresenta l’ostacolo maggiore nella vita quotidiana del paziente.
Infine, di solito non si osservano complicazioni e, qualora ciò avvenisse, dipenderanno dalla causa sottostante o dal trattamento.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Kong, Y. X., Wright, G., Pesudovs, K., O’Day, J., Wainer, Z., & Weisinger, H. S. (2007). Horner syndrome. Clinical and Experimental Optometry. https://doi.org/10.1111/j.1444-0938.2007.00177.x
- Jeffery, A. R., Ellis, F. J., Repka, M. X., & Buncic, J. R. (1998). Pediatric Horner syndrome. Journal of AAPOS. https://doi.org/10.1016/S1091-8531(98)90008-8
- Rabady, D. Z., Simon, J. W., & Lopasic, N. (2007). Pediatric Horner Syndrome: Etiologies and Roles of Imaging and Urine Studies to Detect Neuroblastoma and Other Responsible Mass Lesions. American Journal of Ophthalmology. https://doi.org/10.1016/j.ajo.2007.06.019
- Almog, Y., Gepstein, R., & Kesler, A. (2010). Diagnostic value of imaging in Horner syndrome in adults. Journal of Neuro-Ophthalmology. https://doi.org/10.1097/WNO.0b013e3181ce1a12
- Trobe, J. D. (2010). Editorial: The evaluation of Horner syndrome. Journal of Neuro-Ophthalmology. https://doi.org/10.1097/WNO.0b013e3181ce8145
- Herrero-Morín, J. D., Calvo Gómez-Rodulfo, A., García López, E., Fernández González, N., García Riaño, L., & Rodríguez García, G. (2009). Síndrome de horner congénito. Anales De Pediatría, 70(3), 306-308. doi:10.1016/j.anpedi.2008.11.024
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.