Macchie sulle palpebre: perché appaiono?
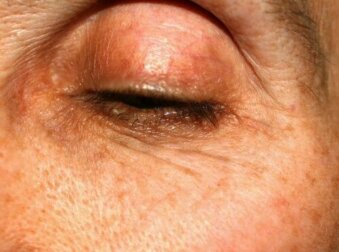
Le macchie sulle palpebre hanno molteplici cause, dai disturbi metabolici alle reazioni allergiche. Differiscono in quanto a dimensioni, colore e spessore. Anche il loro aspetto è legato a diversi fattori.
In generale, la loro presenza è dovuta a varie cause come squilibri ormonali, l’uso di farmaci o l’eccessiva esposizione ai raggi ultravioletti. Come appaiono le macchie sulle palpebre? In che modo possiamo trattarle?
Tipi di macchie sulle palpebre
Non tutte le macchie sulle palpebre sono connesse allo scarso riposo o alle occhiaie. Alcune dipendono da patologie che richiedono un trattamento specifico. Eccone alcuni tipi e cause.
Xantelasmi
Gli xantelasmi sono papule giallastre causate dall’accumulo localizzato di depositi di grasso. In circa il 50% dei casi sono la conseguenza di un disturbo del metabolismo lipidico. Una loro valutazione risulta fondamentale per individuare le cause alla base dell’iperlipidemia.
Vengono definiti come lesioni asintomatiche benigne, in quanto non correlate a complicazioni a livello cutaneo. Ciononostante, alcune persone preferiscono trattarle per motivi estetici. L’escissione chirurgica è uno dei metodi più utilizzati per via dei risultati estetici.
Squilibri ormonali durante la gravidanza
I cambiamenti ormonali che si verificano durante la gravidanza causano la comparsa di alterazioni anche a livello cutaneo. In particolare, provocano spesso una condizione nota come melasma, che si presenta sotto forma di macchie iperpigmentate e distribuite simmetricamente sul viso, sul collo o, in rari casi, sugli arti superiori.
I fattori di rischio noti di melasma includono i raggi ultravioletti (UV), gli squilibri ormonali, le malattie della tiroide e l’uso di farmaci contraccettivi. In caso di macchie sulle palpebre a causa di questa condizione, le opzioni di trattamento sono le seguenti:
- Agenti ipopigmentanti.
- Peeling chimico.
- Laserterapia.
- Microdermoabrasione superficiale.
Vi potrebbe interessare leggere anche: Melasma al viso come ridurlo grazie a 5 rimedi naturali
Analoghi delle prostaglandine per il glaucoma
Gli analoghi delle prostaglandine usati per trattare il glaucoma, come il latanoprost e il bimatoprost, possono inscurire la pelle delle palpebre dopo circa 3-6 mesi dall’inizio del trattamento.
Una pubblicazione dell’American Journal of Dermatology indica che sospendendo l’uso del bimatoprost, la colorazione scura tende a scomparire completamente.
Melanocitosi dermica
La melanocitosi dermica comprende una serie di lesioni cutanee caratterizzate dalla presenza di macchie. In particolare, chi soffre di questa condizione presenta macchie grigie o grigio-blu sulle palpebre. Può essere dovuta a cause acquisite o congenite.
Alcune ricerche pubblicate sul Journal of the American Academy of Dermatology affermano che la loro comparsa è legata all’esposizione al sole, agli squilibri ormonali durante la gravidanza e alla dermatite atopica cronica.
Vitiligine
La vitiligine è caratterizzata dalla distruzione selettiva dei melanociti. In seguito a ciò, compaiono macchie di depigmentazione della pelle. La connessione tra sopracciglia, palpebre e vitiligine genitale appare come una dilemma terapeutico, soprattutto nei bambini.
Gli studi del Journal of the Indian Medical Association indicano un’associazione tra la vitiligine e i disturbi oculari. In questi casi, il pimecrolimus può essere un’opzione terapeutica appropriata.

Iperpigmentazione post-infiammatoria
L’eczema cronico e l’infiammazione allergica degli occhi possono causare iperpigmentazione e palpebre scure. Alcune persone possono sviluppare questo sintomo strofinando e grattando la pelle intorno all’area. Può anche essere il risultato di accumulo di liquidi dovuto ad allergie.
Leggete anche: Iperpigmentazione: quali sono le cause?
Color porpora attorno agli occhi da amiloidosi
L’amiloidosi è una rara condizione che si verifica quando una proteina chiamata “amiloide” è concentrata negli organi. Questa malattia non ha cura, ma alcuni trattamenti consentono di controllare i sintomi e limitare la produzione della sostanza amiloide.
La comparsa di colorazione porpora in assenza di trauma sul viso, soprattutto sulle palpebre e sul collo, dovrebbe far sospettare un caso di amiloidosi. Consultare il medico è necessario per ricevere una diagnosi corretta.
Macchie sulle palpebre di colore arancione
Le macchie sulle palpebre arancioni sono alterazioni localizzate sulla parte interna delle palpebre superiori, diverse dallo xantelasma. La loro causa non è del tutto chiara, ma si ritiene che siano dovute a depositi di lipofuscina.
Trattare le macchie sulle palpebre per migliorare l’aspetto del viso
Le macchie sulle palpebre sono piuttosto comuni e di solito non rappresentano un grave problema. Chi le presenta, tuttavia, spesso desidera trattarle, soprattutto quando le considera sgradite da un punto di vista estetico
Per fortuna, oggi esistono diverse creme e procedure per minimizzarle e così migliorare l’aspetto della pelle. Si consiglia di consultare un dermatologo per scegliere l’opzione migliore per il proprio caso.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Hori Y, Kawashima M, Oohara K, Kukita A. Acquired, bilateral nevus of Ota-like macules. J Am Acad Dermatol. 1984;10(6):961-964. doi:10.1016/s0190-9622(84)80313-8
- Sodhi PK, Verma L, Ratan SK. Increased periocular pigmentation with ocular hypotensive lipid use in African Americans. Am J Ophthalmol. 2004;137(4):783. doi:10.1016/j.ajo.2003.11.073
- Ing EB, Buncic JR, Weiser BA, de Nanassy J, Boxall L. Periorbital hyperpigmentation and erythema dyschromicum perstans. Can J Ophthalmol. 1992;27(7):353-355.
- Cho S, Lee SJ, Chung WS, Kang JM, Kim YK, Cho SB. Acquired bilateral nevus of Ota-like macules mimicking dark circles under the eyes. J Cosmet Laser Ther. 2010;12(3):143-144. doi:10.3109/14764172.2010.487912
- Lee HY, Jin US, Minn KW, Park YO. Outcomes of surgical management of xanthelasma palpebrarum. Arch Plast Surg. 2013;40(4):380-386. doi:10.5999/aps.2013.40.4.380
- Biswas G, Barbhuiya JN, Biswas MC, Islam MN, Dutta S. Clinical pattern of ocular manifestations in vitiligo. J Indian Med Assoc. 2003;101(8):478-480.
- Assouly P, Cavelier-Balloy B, Dupré T. Orange palpebral spots. Dermatology. 2008;216(2):166-170. doi:10.1159/000111516
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.