5 tipi di micosi della pelle e come riuscire a identificarle

Revisionato e approvato da la dermatologa Maria del Carmen Hernandez
Prendersi cura della pelle è importante per molti motivi. In linea di principio, è il nostro strato protettivo e mantenerlo curato proteggerà anche il resto del corpo. Inoltre, qualsiasi lesione, dalle micosi della pelle ad altri danni, è ben visibile, e può diventare causa di disagio e di scarsa autostima.
Vediamo come proteggerci dai diversi tipi di funghi della pelle o micosi cutanee, come riconoscere un’infezione che necessita di trattamento farmacologico e guarire rapidamente.
Micosi della pelle: sono tutte uguali?
No, così come non esiste un’unica specie animale o vegetale, anche il regno fungino è composto da vari tipi di organismi. Alcuni possono colpire l’uomo e causare infezioni della pelle.
Possiamo distinguere 5 tipi di micosi della pelle che di solito causano macchie, prurito e persino dolore.
Leggete anche questo articolo: Antimicotico per le unghie da preparare in casa
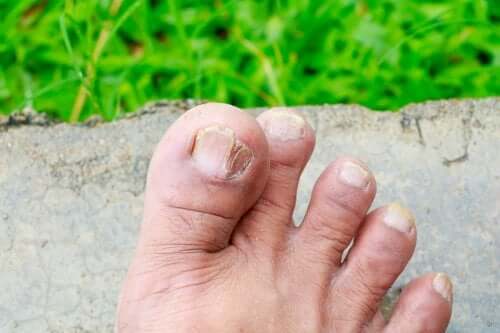
1. Tigna
La dermatofitosi, comunemente nota come “tigna”, è un’infezione causata da funghi chiamati dermatofiti. Nell’uomo hanno un periodo di incubazione da 1 a 2 settimane prima di originare i sintomi.
I dermatofiti crescono bene in un ambiente caldo e umido, e sono quindi più comuni nelle regioni tropicali e subtropicali. Si moltiplicano anche in ambienti chiusi o poco ventilati, vestiti che causano un’eccessiva sudorazione, oggetti o attrezzi per lo sport, ecc.
I dermatofiti generalmente proliferano solo nei tessuti cutanei che contengono cheratina o “tessuto morto“, come cuoio capelluto, unghie e strato esterno della pelle. Arrestano la loro diffusione quando entrano in contatto con cellule viventi o aree di infiammazione.
La trasmissione avviene per contatto. L’infezione inizia generalmente nei nuovi capelli nascenti o nella parte più esterna della pelle, nota come “strato corneo”, e da lì si diffonde.
Le tigne sono classificate in base all’area del corpo che colpiscono. Ad esempio, la tinea capitis colpisce i capelli e il cuoio capelluto. La tinea corporis attacca il tessuto del tronco, delle estremità e del viso. La tinea manum è un’altra infezione comune che colpisce il palmo è il dorso della mano e la rende squamosa.
Una tigna molto comune è quella del piede, meglio conosciuta come “piede d’atleta“. Ambienti umidi e caldi, utensili e abbigliamento sportivo, spogliatoi di palestra, sono ideali per questo tipo di micosi della pelle, tuttavia, chiunque può esserne soggetto.
Come identificare la tigna?
I sintomi caratteristici sono:
- Prurito o bruciore.
- Arrossamento della pelle a forma di anello.
- Vesciche.
- Desquamazione della pelle.
- Degradazione o rammollimento della zona interessata
2. Candida
La candidosi è un tipo di micosi della pelle molto comune. L’infezione si verifica quando i nostri anticorpi non sono in grado di difenderci. Questo può accadere quando, per qualunque motivo, abbiamo difese basse o se assumiamo antibiotici.
Sebbene questo tipo di infezione possa colpire qualsiasi parte del corpo, si manifesta principalmente nelle pliche cutanee, come le ascelle, la parte inferiore del seno, l’inguine, ecc. Quando si verifica sulla pelle, si parla di infezione cutanea da lievito.
Può colpire anche le mucose: i genitali, la bocca, la lingua e, anche in casi estremi, l’esofago e i polmoni. La candida è la principale causa di dermatite nei bambini, a causa dell’umidità che rimane nel pannolino.
Volete saperne di più? Leggete anche: Dermatite da pannolino: consigli per evitarla
Come identificare la candida?
- Rossore ed eruzione cutanea.
- Prurito o bruciore.
- Perdite bianche nella zona interessata.
- Dolore e disagio,
- Cambiamento di colore, indebolimento, ispessimento o perdita delle unghie.
3. Micosi delle unghie
Quando le infezioni fungine colpiscono le unghie prendono il nome di onicomicosi. Molti degli agenti eziologici sono dermatofiti, quindi l’onicomicosi potrebbe essere inclusa nel gruppo delle tigne. Tuttavia, può anche essere dovuta ad altri microrganismi come muffe e lieviti.
Le onicomicosi sono le infezioni delle unghie più comuni e rappresentano fino al 30% di tutti i casi. Chiunque può contrarre questa infezione, tuttavia, i diabetici e gli immunocompromessi sono a maggior rischio.
Le più colpite sono le unghie dei piedi. I funghi possono essere localizzati sull’unghia stessa, alterare la pelle circostante e diffondersi ad altre unghie. Sfortunatamente, il trattamento di questa micosi è difficile e spesso richiede una combinazione di terapia topica e orale.
Come identificare un’onicomicosi ?
L’identificazione dell’onicomicosi è molto semplice, anche nelle prime fasi della malattia. L’unghia colpita di solito cambia colore, diventando più bianca o giallastra.
Anche la forma dell’unghia è alterata. In alcuni casi, è possibile osservare un indebolimento dell’unghia, che aumenta la probabilità che si rompa. Tuttavia, alcuni funghi sono in grado di farla addensare. Questo tipo di infezione di solito non provoca dolore all’unghia colpita, a meno che il caso non sia molto grave.
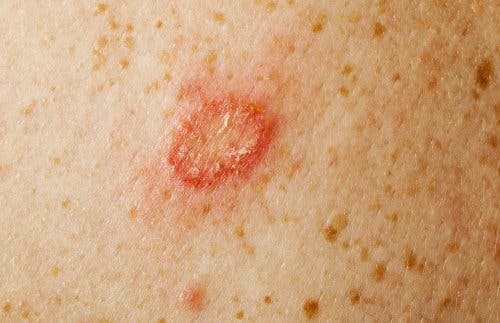
4. Pityriasis versicolor
La pitiriasi versicolor è un’infezione fungina della pelle causata da lievito. L’agente eziologico più comune è la Malassezia furfur: vive sulla pelle come parte della normale flora, tuttavia, può diventare patogena in determinate condizioni.
Il fungo è in grado di produrre una sostanza speciale chiamata acido acelaico, che impedisce la produzione di melanina, provocando i sintomi caratteristici. Questa malattia ha una distribuzione universale, tuttavia, gli studi dimostrano che è più frequente nei paesi tropicali e subtropicali.
Le lesioni caratteristiche della pitiriasi versicolor possono comparire ovunque sul corpo. Una delle posizioni più comuni è il torace, ma può anche essere vista sul collo, sul viso e sulle braccia.
Come identificare la pitiriasi versicolor?
Il sintomo principale è la presenza di macchie biancastre o giallastre. Le macchie tendono ad aumentare gradualmente di dimensioni. La lesione può essere rotonda o ovale, inoltre è possibile osservare una leggera desquamazione.
La patologia di solito non genera altri sintomi, sebbene alcune persone possano avvertire prurito o bruciore. Spesso guarisce da sola, alla fine dell’estate nei paesi con climi temperati.
5. Sporotricosi
È un’infezione fungina molto comune in America Latina ed è causata da una muffa chiamata Sporothrix schenckii. L’agente eziologico trova il suo habitat nel muschio, cespugli di rose, letame e balle di fieno, quindi la popolazione più colpita è quella dei giardinieri e degli agricoltori.
Il fungo penetra nella pelle attraverso piccoli tagli, solitamente dovuti a spine delle piante. Non si trasmette invece da persona a persona. La diffusione ematogena ad altri tessuti è rara, quindi le lesioni sono generalmente limitate a un’area specifica.
Come identificare la Sporotricosi?
La lesione primaria si manifesta come nodulo o papula di dimensioni variabili, ubicato nell’area in cui il fungo è entrato nel corpo. È indolore e aumenta di dimensioni in modo progressivo. Anche il numero di papule può aumentare in modo variabile.
Con il passare dei giorni, le lesioni diventano necrotiche e assomigliano a un foruncolo. Inoltre, si possono aggravare e diventare simili a ulcere che richiedono molto tempo per guarire.
Prevenire le micosi della pelle
Il modo migliore per proteggersi dai funghi della pelle è evitare il contatto con altre persone infette, i loro vestiti e oggetti personali.
È inoltre bene mantenere un’ottima igiene personale, poiché la maggior parte di questi funghi fa parte della normale flora. Se sospettate di essere affetto da micosi, parlatene con il medico per capire se sia necessario avviare un trattamento antimicotico.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Molina de Diego, A. (2011). Aspectos clínicos, diagnósticos y terapéuticos de las dermatofitosis. Enfermedades Infecciosas y Microbiología Clínica, 29, 33-39. https://doi.org/10.1016/s0213-005x(11)70025-8
- Garrote, A. (2002). Micosis cutáneas. Revista Offarm, 21(8), 82-90. https://www.elsevier.es/es-revista-offarm-4-articulo-micosis-cutaneas-13035868
- Suárez, S. (2002). Dermatitis del pañal. Abordaje eficaz. Farmacia Profesional, 16(11), 52-57. https://www.elsevier.es/es-revista-farmacia-profesional-3-articulo-dermatitis-del-panal-abordaje-eficaz-13041486
- Mendoza, N., Palacios, C., Cardona, N., & Gómez, L. M. (2012). Onicomicosis: afección común de difícil tratamiento. Revista de la Asociación Colombiana de Dermatología y Cirugía Dermatológica, 20(2), 149-158. https://doi.org/10.29176/2590843x.224
- Walter Gubelin, H., Rodrigo de la Parra, C., & Laura Giesen, F. (2011). Micosis superficiales. Revista Médica Clínica Las Condes, 22(6), 804-812. https://doi.org/10.1016/s0716-8640(11)70493-x
- Rubio, G., Sánchez, G., Porras, L., & Alvarado, Z. (2010). Esporotricosis: prevalencia, perfil clínico y epidemiológico en un centro de referencia en Colombia. Revista Iberoamericana de Micología, 27(2), 75-79. https://doi.org/10.1016/j.riam.2010.01.001
- Ramírez-Godínez, J. B., Carreño-Gayosso, E. A., Soto-Ortiz, J. L., Tarango-Martínez, V. M., & Mayorga-Rodríguez, J. A. (2017). Pitiriasis versicolor: una actualización. Medicina cutánea ibero-latino-americana, 46(3), 166-175. https://www.medigraphic.com/pdfs/cutanea/mc-2018/mc183b.pdf
- Segundo-López LD, Sierra-Maeda KY, Arenas R. (2021). Onicomicosis en la población diabética: importancia de las complicaciones, tratamiento y prevención . Dermatología Cosmética, Médica y Quirúrgica;19(3):289-295. Consultado el 24 de marzo de 2023. https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=102292
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.