9 cause di pustole sulla pelle e come trattarle

Revisionato e approvato da la dermatologa Maria del Carmen Hernandez
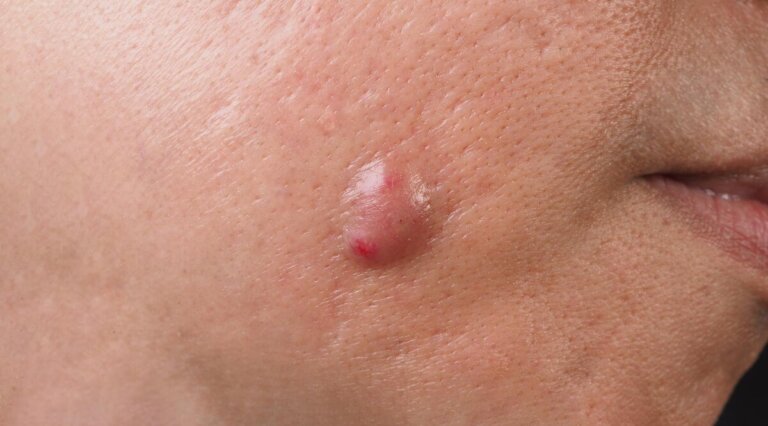
Piccole protuberanze piene di pus e simili a vesciche che compaiono sulla pelle sono chiamate pustole. Sono comuni sul viso, sul petto e sulla schiena, ma anche in zone sudate come l’inguine e le ascelle. Anche se a volte vengono confuse con i brufoli dell’acne, le pustole sono solitamente più grandi (5-10 millimetri) e si presentano in chiazze, circondate da pelle rossa e infiammata.
Sono inoltre dolorose al tatto, calde e pruriginose. Condizioni della pelle come dermatiti, follicoliti, allergie o diversi tipi di infezioni possono causare pustole. A seconda dell’origine, ci saranno diversi modi per trattarle.
Ricordate che rivolgersi a un dermatologo è essenziale per ottenere una diagnosi accurata e trattare le lesioni in modo efficace.
Per questo motivo, l’esplorazione delle diverse cause vi aiuterà a capire cosa sta succedendo alla vostra pelle e come potete intervenire per evitare di esporvi a ulteriori complicazioni.
1. Acne
L’acne è una delle principali cause di pustole sulla pelle, dovuta alla combinazione di diversi fattori.
In particolare, un accumulo di cellule morte e di residui di sebo che ostruiscono e dilatano i pori, creando un ambiente ideale per la proliferazione del batterio Propionibacterium acnes. Quando questo microrganismo si moltiplica, scatena una risposta infiammatoria nella pelle.
Questa si manifesta con arrossamento, gonfiore e formazione di piccole protuberanze piene di pus (pustole).
Come trattarle?
Le pustole dell’acne vengono solitamente trattate con una serie di prodotti topici. La prima cosa da considerare è una corretta pulizia della zona interessata, utilizzando solo acqua tiepida e sapone neutro, non più di due volte al giorno.
Una volta che la pelle è pulita e asciutta, utilizzare un prodotto da banco (crema, unguento, lozione, gel) contenente perossido di benzoile o acido salicilico.
Nei casi più gravi, il dermatologo può suggerire altri farmaci, come i retinoidi topici, che riducono la produzione di olio, e gli antibiotici, come le tetracicline o i macrolidi, che combattono l’infezione batterica.
2. Follicolite
Le pustole causate dalla follicolite di solito si formano quando i batteri, come lo Staphylococcus aureus riescono a moltiplicarsi.
In questa condizione, i follicoli piliferi si infiammano a causa dell’ostruzione dovuta a peli incarniti, residui di sudore, prodotti per capelli e cellule morte. In queste condizioni favorevoli, i batteri penetrano nella pelle e causano un’infezione che si manifesta con escrescenze rosse, piene di pus e dolorose al tatto.
A differenza dell’acne, che di solito si manifesta in zone ricche di ghiandole sebacee, la follicolite si forma intorno ai follicoli piliferi, come quelli della barba, delle ascelle, delle gambe e dell’inguine.
Come si cura?
La follicolite spesso si risolve con misure di autocura, come una corretta pulizia della zona interessata e l’applicazione di impacchi caldi per ridurre l’infiammazione.
È inoltre fondamentale evitare di graffiare le pustole e non farle scoppiare. Se non ci sono miglioramenti o se i sintomi sono gravi, è necessario determinare la causa dell’infezione per applicare altri tipi di trattamento.
In caso di batteri, il dermatologo può prescrivere antibiotici topici, come la clindamicina e l’acido fusidico, o antibiotici orali, come la dicloxacillina e la cefalessina. Quando la causa è un fungo, si suggeriscono antimicotici topici, come il clotrimazolo o il ketoconazolo.
A volte si utilizzano creme corticosteroidi per ridurre l’infiammazione e il prurito.
3. Impetigine
L‘impetigine è un’infezione batterica piuttosto contagiosa, che si manifesta con pustole, ma anche con prurito, arrossamento e dolore.
È causata da batteri come lo Staphylococcus aureus e lo Streptococcus pyogenes. Le lesioni sono solitamente sollevate e piene di liquido giallastro (pus). Scoppiano e si formano croste. Se l’infezione si aggrava, diventano più grandi o ulcerose.
A causa del rischio di infezione e della sua complessità, è essenziale rivolgersi a un medico.
Come si cura?
L’impetigine viene trattata con farmaci topici e orali.
Mentre la zona deve essere mantenuta pulita e asciutta per evitare la diffusione dei batteri, per eliminare l’infezione sono necessari antibiotici come la mupirocina o l’acido fusidico. Nei casi più gravi, il medico raccomanda farmaci orali come la dicloxacillina o la cefalessina per uccidere i batteri e aiutare a lenire la pelle.
È essenziale portare a termine il trattamento, anche se le lesioni migliorano.
4.Dermatite da contatto
La dermatite da contatto, sia allergica che irritante, può presentarsi con pustole. Non è la manifestazione clinica più comune, ma si verifica quando c’è una grave reazione infiammatoria che facilita la crescita batterica.
È più frequente dopo un contatto prolungato con sostanze caustiche e forti allergeni, come detergenti e saponi forti, alcol, acetone, piante come l’edera velenosa e il nichel di alcuni gioielli.
Come trattarle?
La prima misura per alleviare le pustole è identificare ed evitare il contatto con la sostanza che scatena la dermatite.
In seguito, la pulizia della zona e l’applicazione di impacchi freddi possono ridurre l’infiammazione e il dolore. Lecreme o le pomate a base di corticosteroidi riducono l’infiammazione, il rossore e il dolore.
Inoltre, il medico può suggerire degli antistaminici per controllare la reazione allergica o degli antibiotici se ci sono segni di infezioni batteriche. 5. Infezioni fungine Le pustole associate alle pustole possono essere curate con un’adeguata terapia.
Pustole associate a infezioni fungine Le pustole associate a infezioni fungine sono rare e di solito si verificano quando il sistema immunitario della persona è compromesso, a causa di malattie come l’HIV/AIDS, il diabete e il lupus, o a causa della malnutrizione. Specie come la Candida e alcuni funghi dimorfici riescono a invadere gli strati più profondi della pelle, causando le lesioni.
Tuttavia, il sintomo può anche indicare un’infezione secondaria da parte di batteri, che aggraverebbe la condizione.
Come trattarle?
Oltre a mantenere la pelle colpita pulita e asciutta,sono utili antimicotici topici come il clotrimazolo, il miconazolo e l’econazolo.
Se opportuno, il medico può consigliare farmaci per via orale come il fluconazolo o l’itraconazolo.
6. Reazioni allergiche
Le reazioni allergiche, che si verificano come risposta immunitaria grave e generalizzata dell’organismo a un allergene (cibo, farmaci, punture di insetti, lattice, veleno animale), possono causare reazioni cutanee atipiche, come pustole. Non è frequente, ma tende a verificarsi quando l’allergia indebolisce il sistema di difesa dell’organismo e predispone il corpo a infezioni batteriche secondarie.
I primi segni sono orticaria, difficoltà respiratorie, gonfiore del viso o della bocca, tosse, vomito e vertigini. Le pustole sono spesso una complicazione e un segno di gravità.
Da qui l’importanza di rivolgersi immediatamente a un medico.
Come trattarle?
Il trattamento delle pustole allergiche deve essere personalizzato, poiché i fattori scatenanti possono essere diversi. È essenziale identificare l’allergene per evitare qualsiasi contatto con esso. I casi più gravi vengono trattati con corticosteroidi topici e antistaminici.
A seconda della causa sottostante, che deve essere diagnosticata dal medico, possono essere necessari farmaci immunosoppressori, antibiotici o altro.
7. Psoriasi
Una forma grave di questa malattia, nota come psoriasi pustolosa, si manifesta con la comparsa di vesciche piene di pus su varie parti del corpo.
Non è infettiva, ma si verifica quando il sistema immunitario attacca erroneamente le cellule sane della pelle e provoca un’infiammazione eccessiva.
La psoriasi a placche, il fumo o altri disturbi autoimmuni aumentano il rischio di questa complicazione.
Come si cura?
L’applicazione di oli idratanti, impacchi freddi e bagni di farina d’avena possono aiutare ad alleviare le pustole della psoriasi. Tuttavia, i casi più gravi richiedono una terapia farmacologica con acitretina, ciclosporina, metotrexato o infliximab.
Anche le creme e le lozioni corticosteroidi topiche e la fototerapia PUVA sono considerate efficaci e sicure.
8. Rosacea
La rosacea è un’altra causa non infettiva di pustole. In questa malattia, un’infiammazione cronica dei vasi sanguigni del viso causa solitamente arrossamento, piccole vene visibili e, raramente, protuberanze piene di pus.
Le zone più colpite sono le guance, il naso e la fronte. Sebbene non sia stata stabilita una causa precisa, si pensa che sia causata da una combinazione di fattori genetici e ambientali.
Tra questi, le temperature estreme, i cibi piccanti, il fumo e l’alcol.
Come curarle?
La pulizia, l’idratazione e la protezione solare sono essenziali per mantenere la pelle sana e prevenire le pustole.
Per ridurre la presenza di pustole, si consiglia l’applicazione di creme o gel contenenti brimonidina o ossimetazolina, che costringono i vasi sanguigni e favoriscono la guarigione; se il dermatologo lo ritiene necessario, si possono applicare altri farmaci topici come l’acido azelaico, il metronidazolo o l’ivermectina.
Come opzione, si può ricorrere alla terapia laser, che di solito produce risultati migliori rispetto ai prodotti topici.
9. Infezioni virali
Anche le infezioni virali, come il vaiolo, l’herpes simplex o il vaiolo, sono causa di pustole.
Non sono comuni come quelle batteriche, ma possono manifestarsi con questa lesione, perché l’organismo sperimenta una reazione infiammatoria nel tentativo di attaccare il virus.
Come trattarle?
Per trattare questo tipo di pustole è necessario determinare quale sia il virus che sta causando l’infezione.
Tuttavia, alcune linee generali di trattamento includono la somministrazione di antivirali (aciclovir, valaciclovir, famciclovir) e la cura locale (pulizia della zona colpita, applicazione di impacchi umidi). Altre strategie, come creme o lozioni con antistaminici o corticosteroidi, aiutano a fermare il prurito e il bruciore.
È inoltre importante evitare di grattarsi per prevenire la possibile diffusione del virus ad altre aree della pelle o ad altre persone.
Esistono rimedi casalinghi per trattare le pustole?
Tradizionalmente, rimedi casalinghi come maschere di argilla, gel di aloe vera e olio di tea tree diluito in acqua sono stati utilizzati per ridurre l’infiammazione e accelerare il sollievo delle pustole.
Tuttavia, ci sono poche prove scientifiche a sostegno della loro efficacia: possono aiutare a lenire temporaneamente l’infiammazione, il rossore e il prurito.
È meglio evitare rimedi aggressivi a base di limone, aceto puro, dentifricio o ingredienti che contengono sostanze irritanti come l’alcol.
Lungi dall’essere d’aiuto, queste opzioni peggiorano l’infiammazione e possono portare a complicazioni.
Le pustole e le papule sono la stessa cosa?
No. Sono entrambi rilievi cutanei, simili nell’aspetto, ma le pustole contengono pus e le papule no.
Le papule sono più solide, simili a piccoli brufoli, senza testa bianca. Anche il modo in cui vengono trattate è diverso: le pustole richiedono antibiotici o altri farmaci aggiuntivi per controllare l’infezione o la causa sottostante.
Le papule, invece, di solito migliorano con gli antinfiammatori topici.
Personalizzare il trattamento con un dermatologo
Ora che si conoscono le diverse cause, se si notano pustole sulla pelle, è meglio non sottovalutarle.
Possono indicare infezioni della pelle o malattie che richiedono un’attenzione tempestiva. Rivolgersi a un dermatologo ha molti vantaggi.
Non solo perché è possibile stabilire con maggiore precisione la causa scatenante, ma anche perché si ha la possibilità di ricevere un trattamento personalizzato, in base alle proprie esigenze. Il professionista vi guiderà anche su come evitare focolai futuri e su cosa fare nella vostra routine per mantenere la pelle più sana. Inoltre, vi aiuterà a risolvere qualsiasi dubbio sulla vostra guarigione.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Bhatia, A., Maisonneuve, J.-F., & Persing, D. H. (2004). Propionibacterium acnes and chronic diseases. National Academies Press. https://www.ncbi.nlm.nih.gov/books/NBK83685/
- Green, M., Feschuk, A. M., Kashetsky, N., & Maibach, H. I. (2023). Clinical characteristics and treatment outcomes of Pityrosporum folliculitis in immunocompetent patients. Archives of dermatological research, 315(6), 1497–1509. https://pmc.ncbi.nlm.nih.gov/articles/PMC9750048/
- Li, Y., Hu, X., Dong, G., Wang, X., & Liu, T. (2024). Acne treatment: research progress and new perspectives. Frontiers in medicine, 11. https://www.frontiersin.org/journals/medicine/articles/10.3389/fmed.2024.1425675/full
- Mikkelsen, C. S., Holmgren, H. R., Kjellman, P., Heidenheim, M., Kappinnen, A., Bjerring, P., & Huldt-Nystrøm, T. (2016). Rosacea: a Clinical Review. Dermatology reports, 8(1), 6387. https://pmc.ncbi.nlm.nih.gov/articles/PMC5134688/
- Nardi, N. M., & Schaefer, T. J. (2024). Impetigo. En StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK430974/
- Parać, E., Špiljak, B., Lugović-Mihić, L., & Bukvić Mokos, Z. (2023). Acne-like eruptions: Disease features and differential diagnosis. Cosmetics, 10(3), 89. https://www.mdpi.com/2079-9284/10/3/89
- Rubenstein, R. M., & Malerich, S. A. (2014). Malassezia (pityrosporum) folliculitis. The Journal of clinical and aesthetic dermatology, 7(3), 37–41. https://pmc.ncbi.nlm.nih.gov/articles/PMC3970831/
- Shah, M., Al Aboud, D. M., Crane, J. S., & Kumar, S. (2024). Pustular psoriasis. En StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK537002/
- Thandi, C. S., & Whittam, L. (2021). Diagnosis and management of common viral skin infections. Prescriber, 32(4), 10–14. https://wchh.onlinelibrary.wiley.com/doi/10.1002/psb.1907
- Tramontana, M., Hansel, K., Bianchi, L., Sensini, C., Malatesta, N., & Stingeni, L. (2023). Advancing the understanding of allergic contact dermatitis: from pathophysiology to novel therapeutic approaches. Frontiers in medicine, 10, 1184289. https://pmc.ncbi.nlm.nih.gov/articles/PMC10239928/
- Vasam, M., Korutla, S., & Bohara, R. A. (2023). Acne vulgaris: A review of the pathophysiology, treatment, and recent nanotechnology based advances. Biochemistry and Biophysics Reports, 36(101578), 101578. https://www.sciencedirect.com/science/article/pii/S2405580823001590
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.