Macchie rosse sulla pelle: 25 possibili cause e trattamenti

Revisionato e approvato da l'infermiera Leidy Mora Molina
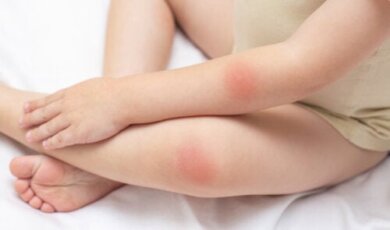
Le macchie rosse sulla pelle possono dipendere da una varietà ampia di fattori. Ciò include qualsiasi cosa, dalle reazioni allergiche ai farmaci o dal contatto con alcune sostanze fino alle malattie passeggere.
Non sempre sono un sintomo di cui preoccuparsi. Anzi, a volte scompaiono da sole. In altri casi, invece, richiedono un trattamento per la presenza di una malattia sottostante.
Come sono le macchie rosse sulla pelle?
La pelle non è solo l’organo più grande del corpo, ma è esposta all’esterno. In tal senso costituisce la prima e principale barriera di protezione.
Per questo motivo è estremamente sensibile a qualsiasi cambiamento; sia quelli legati a stimoli esterni, sia quelli del corpo stesso, per motivi fisiologici o anche affettivi. Esiste una forte relazione tra pelle ed emozioni.
In risposta a tali cambiamenti, spesso mostra o manifesta varie reazioni. La comparsa di macchie rosse sulla pelle è una delle risposte comuni ai cambiamenti nell’ambiente o nel corpo.
Esiste una grande varietà di macchie rosse: con diverse tonalità, estensioni, aree o posizioni, durata o permanenza. Alcune appaiono con bolle, cambiamenti di consistenza, prurito o dolore.
Potrebbe interessarvi anche: Importanza del microbiota cutaneo per la salute della pelle
Possibili cause di macchie rosse sulla pelle
I motivi per cui compaiono macchie rosse sulla pelle non sono necessariamente gravi. Tuttavia, è importante sapere quali sono queste cause, per riconoscere come dovremmo agire.
1. Eruzione da calore
Nell’eritema da calore, le ghiandole sudoripare sono bloccate. Oltre al rossore, compaiono piccole protuberanze. Si avverte anche prurito.
Di solito appare dove ci sono pieghe:
- Ascelle
- Inguine.
- Collo.
- Natiche.
Non è grave e si risolve da sola in pochi giorni. È sufficiente mantenere la zona fresca, asciutta e priva di elementi irritanti.
Si possono utilizzare alcuni rimedi naturali, come bagni di camomilla, creme di farina d’avena o aloe vera e impacchi freddi. Tuttavia, può essere correlata a funghi, acari o al contatto con sostanze irritanti. In questi casi possono essere prescritti antistaminici, antibiotici o antimicotici.
2. Pitiriasi
La pitiriasi rosea è un’altra forma di eruzione cutanea. È più comune negli adolescenti e nei giovani.
È caratterizzato da una grande macchia rossa, accompagnata da altre più piccole a forma di anello. Può comparire sul petto, sul busto o sulla schiena.
Le macchie sono squamose e pruriginose. Inoltre, si accompagnano ad altri sintomi, come mal di testa o mal di gola e febbre.
La causa esatta non è nota. Gli esperti pensano che possa essere correlata a virus o batteri, poiché spesso si verifica dopo un’infezione.
In alcuni casi scompare in poche settimane. I corticosteroidi, gli antistaminici o gli antivirali sono talvolta raccomandati per trattare i sintomi.
3. Dermatite da contatto
La dermatite da contatto comprende una serie di condizioni della pelle abbastanza comuni. Si produce afferrando, toccando o sfiorando un elemento irritante o a cui il soggetto è allergico. Spesso la pelle diventa secca, screpolata e squamosa.
In alcuni casi può scomparire da sola nel giro di pochi giorni o settimane, soprattutto se si evita il contatto con la sostanza che la produce. Il trattamento è sintomatico, insieme a creme all’idrocortisone.

4. Dermatite atopica
La dermatite atopica, nota anche come eczema, è una malattia relativamente comune. È caratterizzato dalla presenza di macchie rosse sulla pelle, accompagnate da prurito.
Le cause sono di origine genetica. La dermatite atopica influenza la pelle, nel senso che questa non riesce a proteggersi bene da alcune condizioni, diventando più sensibile e soggetta a irritazioni.
Non ha cura. Il trattamento prevede creme o pomate steroidee per alleviare il prurito e il bruciore. Si consigliano anche antistaminici orali, oltre a mantenere la pelle ben idratata.
5. Psoriasi
La psoriasi è una malattia cronica di origine autoimmune. In questa malattia, il corpo produce una quantità eccessiva di cellule della pelle, che si accumulano formando strati che si sfaldano.
Ci sono farmaci che aiutano ad alleviare i sintomi. Ciò include creme e farmaci immunosoppressori. È disponibile anche la terapia con luce ultravioletta.
Alcuni fattori (stress, farmaci, infezioni) aiutano a scatenare le riacutizzazioni.
6. Rosacea
La rosacea è una malattia dermatologica di origine genetica, più comune nelle donne bianche. Appaiono aree arrossate sulla pelle del viso e i vasi sanguigni diventano visibili. Si verificano anche insorgenze di brufoli pieni di pus e una sensazione di bruciore e irritazione agli occhi.
I trattamenti cercano di ridurre i sintomi. D’altra parte, si raccomanda di evitare i fattori che aumentano la rosacea:
- Bevande calde o alcoliche.
- Cibo piccante.
- Temperature molto alte o basse.
- Sole o vento in eccesso.
- Farmaci che causano vasodilatazione.
- Prodotti cosmetici irritanti.
7. Tigna
Tigna o tinea corporis è un’infezione abbastanza comune causata da funghi che colonizzano la pelle. Produce lesioni che sono evidenti sotto forma di macchie rosse. È presente anche desquamazione.
Non è dolorosa o grave, tuttavia è contagiosa e può influire sulla qualità della vita di una persona. Di solito si risolve con un trattamento in crema.
8. Reazione allergica
Un gran numero di persone soffre di reazioni allergiche ad un elemento (chiamato allergene). Ci possono essere allergie alimentari, respiratorie e cutanee.
Sebbene queste ultime siano meno frequenti, di solito si presentano con la comparsa di macchie rosse. Oltre ad essere trattate con antistaminici, possono essere prevenute evitando l’esposizione.
9. Reazione ai farmaci
Alcuni farmaci generano, come effetto collaterale, la comparsa di macchie rosse sulla pelle. Queste possono essere sollevate o piatte, squamose o con vesciche. Variano anche nella tonalità, dallo scarlatto al viola.
Il rossore scompare quando il farmaco viene interrotto. Anche se a volte può essere necessario un altro farmaco, come l’epinefrina, la difenidramina o un corticosteroide.
10. Scabbia
La scabbia è causata da un acaro chiamato Sarcoptes scabiei. Questo parassita si trasmette per contatto diretto.
Produce lesioni ipercheratosiche (ispessimento dello strato esterno della pelle), con arrossamento, bruciore, prurito e ulcere (dovute al grattamento). Il trattamento si basa sull’uso di scabicidi, unguenti per alleviare i sintomi e l’adozione di misure igieniche e di igiene personale.
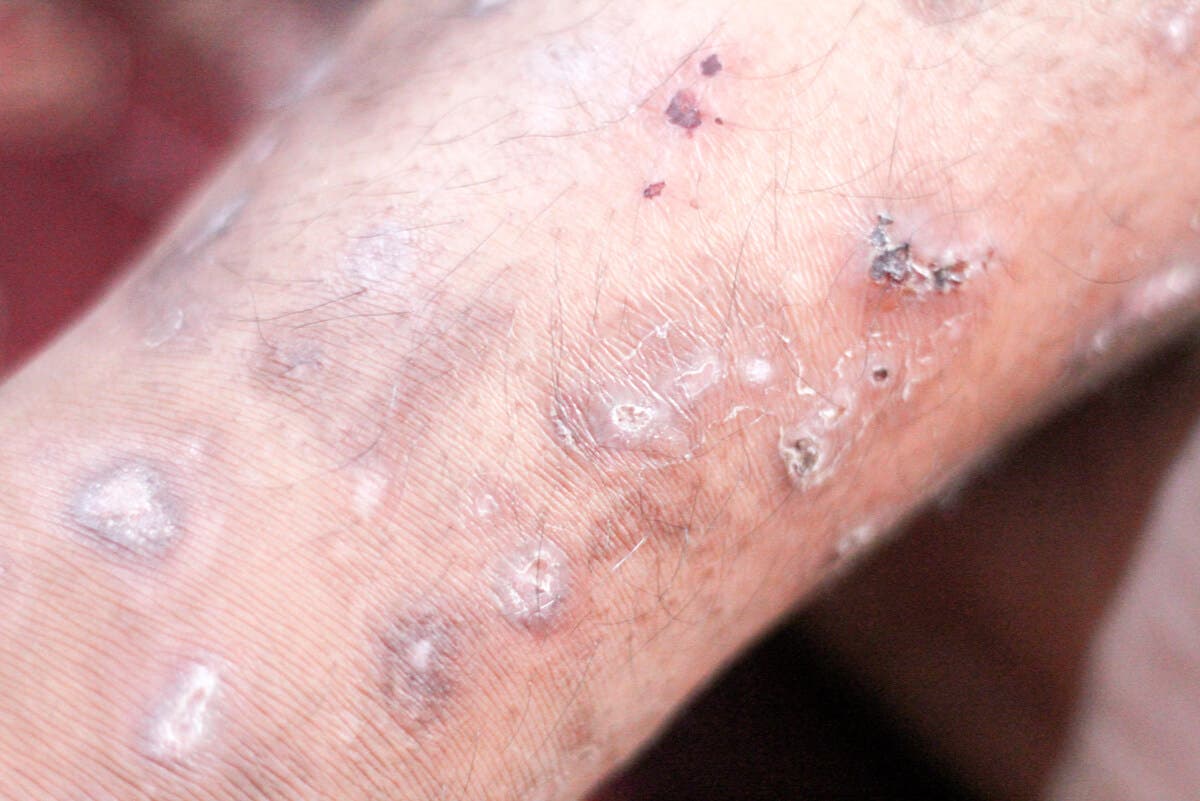
11. Infezione (cellulite)
La cellulite si verifica quando un batterio entra nella pelle. L’area interessata diventa infiammata e rossa; appare calda e molto sensibile.
Può diffondersi rapidamente ed è potenzialmente grave. Il trattamento si basa sulla somministrazione di antibiotici.
12. Candidosi
La candidosi è causata da un fungo chiamato Candida albicans. Sebbene risieda normalmente nel corpo, in certe occasioni si comporta come un agente patogeno, provocando eruzioni cutanee.
Tra le altre aree, possono comparire macchie rosse sul glande, accompagnate da prurito. Il trattamento prevede il ricorso a creme antimicotiche (ad esempio clotrimazolo).
13. Impetigine
Nell’impetigine compaiono piaghe intorno alla bocca e al naso, che successivamente si trasformano in croste. Provoca anche reazioni infiammatorie con la comparsa di macchie rosse sulla pelle colpita.
È un’infezione batterica altamente contagiosa; più comune nei bambini. Il trattamento antibiotico è solitamente efficace.
14. Lichen planus
È una condizione autoimmune. In questo caso, le macchie rosse sono piatte e compaiono in bocca, gola, unghie, cuoio capelluto o genitali.
È più comune nelle donne di età compresa tra 30 e 60 anni. Non è ben chiaro cosa lo causi, anche se i ricercatori sospettano una componente genetica.
Non è contagioso e va via da solo ma può anche diventare una malattia cronica. Le opzioni terapeutiche consistono in assunzione di corticosteroidi topici o retinoidi e antistaminici orali.
Leggete anche: Screziatura della pelle o livedo reticularis: cause e trattamento
15. Varicella
È una malattia altamente contagiosa. È causata dal virus varicella-zoster. Colpisce maggiormente i bambini, sebbene dopo la prima esposizione si sviluppi l’immunità permanente.
Il sintomo più evidente è un’eruzione cutanea con papule rosse. Si può prevenire con il vaccino. Ma non c’è cura contro il virus una volta contratto.
16. Morbillo
Il morbillo è una malattia pericolosa. È causato da un virus della famiglia dei paramixovirus.
Il sintomo più evidente è un’eruzione rossastra. Può causare gravi complicazioni e ha un tasso di mortalità vicino al 10%. Non esiste un trattamento, ma può essere prevenuto con la vaccinazione.
17. Rosolia
È una malattia contagiosa, più comune nei bambini. Il virus si trasmette attraverso l’aria ed entra nelle vie respiratorie.
I sintomi includono febbre, nausea e rash cutaneo (rash rosa). Non esiste una cura, ma esiste un vaccino.
18. Cancro della pelle
Le macchie rosse possono essere un segno clinico della presenza di cancro della pelle. In questo caso, il trattamento può includere varie procedure, come l’escissione, la chirurgia di Mohs, il curettage, l’elettrodessicazione, il congelamento o la crioterapia, nonché la radioterapia e la chemioterapia.
19. Lupus
È una malattia autoimmune in cui il sistema di difesa stesso attacca le cellule sane. Il lupus può colpire vari organi (reni, cervello, cuore, polmoni), nonché articolazioni e pelle. Sul viso provoca la comparsa di eruzioni cutanee sotto forma di macchie rossastre.
Non c’è cura. I trattamenti mirano a migliorare la qualità della vita del paziente, cercando di ridurre i sintomi e le riaucutizzazioni.
Ciò include cambiamenti dello stile di vita, oltre a farmaci antinfiammatori, immunosoppressori e corticosteroidi.
20. Petecchie
Questo è il nome dato a piccoli punti rotondi, di colore rossastro o brunastro. Possono essere dovute a:
- Infezione.
- Trauma.
- Reazione allergica.
- Disturbo della coagulazione emorragica.
Le macchie rosse non sono pruriginose o irregolari, tuttavia possono diffondersi e formare macchie più grandi. Il trattamento dipende dalla causa. A volte sono necessari antibiotici.
21. Angioma a ciliegia
Angioma a ciliegia o emangioma rubino è il nome dato a queste piccole formazioni della pelle, che appaiono come macchie rotonde rosse o viola. A volte possono essere spesse. Sono più comuni dopo i 30 anni.
Possono essere diagnosticate con un semplice esame visivo e non richiedono alcun trattamento. Se le macchie creano disagio si possono trattare con laser, azoto o altri metodi.
Di solito non sono motivo di allarme, sebbene esista la possibilità che siano dovuti a un disturbo della coagulazione.
22. Acne
Anche l’acne può anche causare la comparsa di macchie rosse sulla pelle, sul viso, sul petto o sulla schiena. Esiste un’ampia soluzione di farmaci e prodotti cosmetici, o rimedi casalinghi, per curare l’acne. La raccomandazione principale è evitare di schiacciare i brufoli.
23. Punture di insetti
Una reazione molto comune alle punture di insetti è la comparsa di macchie rosse all’interno o intorno all’area in cui si è verificato il morso. Questo può essere accompagnato da una reazione infiammatoria e prurito.
Gli effetti del prurito sono alleviati con creme mirate. Se la persona è allergica all’insetto, occorre somministrare un antistaminico. In ogni caso è consigliabile evitare di esporsi, coprirsi bene e utilizzare repellenti.

24. Prurito del nuotatore
Il prurito del nuotatore è anche chiamato dermatite cercariale, il nome dato alle forme larvali di trematodi (in particolare, schistosomi). È un’eruzione pruriginosa prodotta dall’immersione in acqua contaminata dai suddetti parassiti.
Non è contagioso. Il trattamento è con corticosteroidi e antistaminici. A volte si potrebbe aver bisogno di antibiotici.
25. Stress
Vivere situazioni stressanti, a breve o lungo termine, si traduce nella comparsa di vari sintomi fisici. Pertanto, lo stress può anche causare la comparsa di macchie rosse sulla pelle in alcune persone.
Quando consultare un medico?
A seconda della zona in cui si trovano, le macchie rosse sulla pelle sono un sintomo evidente o meno.
Se le macchie scompaiono in breve tempo, non c’è nulla di cui preoccuparsi. Se invece si mantengono per un po’, si ritiene sempre opportuno fissare un appuntamento con il medico, in modo che possa valutarle e consigliare una cura.
Occorre prestare attenzione immediata se, oltre a persistere, le macchie sono accompagnate da altri sintomi, come i seguenti:
- Febbre.
- Palpitazioni.
- Dolore intenso.
- Stanchezza estrema.
- Difficoltà a respirare o sensazione di soffocamento.
Le macchie rosse sulla pelle possono dipendere da una varietà ampia di fattori. Ciò include qualsiasi cosa, dalle reazioni allergiche ai farmaci o dal contatto con alcune sostanze fino alle malattie passeggere.
Non sempre sono un sintomo di cui preoccuparsi. Anzi, a volte scompaiono da sole. In altri casi, invece, richiedono un trattamento per la presenza di una malattia sottostante.
Come sono le macchie rosse sulla pelle?
La pelle non è solo l’organo più grande del corpo, ma è esposta all’esterno. In tal senso costituisce la prima e principale barriera di protezione.
Per questo motivo è estremamente sensibile a qualsiasi cambiamento; sia quelli legati a stimoli esterni, sia quelli del corpo stesso, per motivi fisiologici o anche affettivi. Esiste una forte relazione tra pelle ed emozioni.
In risposta a tali cambiamenti, spesso mostra o manifesta varie reazioni. La comparsa di macchie rosse sulla pelle è una delle risposte comuni ai cambiamenti nell’ambiente o nel corpo.
Esiste una grande varietà di macchie rosse: con diverse tonalità, estensioni, aree o posizioni, durata o permanenza. Alcune appaiono con bolle, cambiamenti di consistenza, prurito o dolore.
Potrebbe interessarvi anche: Importanza del microbiota cutaneo per la salute della pelle
Possibili cause di macchie rosse sulla pelle
I motivi per cui compaiono macchie rosse sulla pelle non sono necessariamente gravi. Tuttavia, è importante sapere quali sono queste cause, per riconoscere come dovremmo agire.
1. Eruzione da calore
Nell’eritema da calore, le ghiandole sudoripare sono bloccate. Oltre al rossore, compaiono piccole protuberanze. Si avverte anche prurito.
Di solito appare dove ci sono pieghe:
- Ascelle
- Inguine.
- Collo.
- Natiche.
Non è grave e si risolve da sola in pochi giorni. È sufficiente mantenere la zona fresca, asciutta e priva di elementi irritanti.
Si possono utilizzare alcuni rimedi naturali, come bagni di camomilla, creme di farina d’avena o aloe vera e impacchi freddi. Tuttavia, può essere correlata a funghi, acari o al contatto con sostanze irritanti. In questi casi possono essere prescritti antistaminici, antibiotici o antimicotici.
2. Pitiriasi
La pitiriasi rosea è un’altra forma di eruzione cutanea. È più comune negli adolescenti e nei giovani.
È caratterizzato da una grande macchia rossa, accompagnata da altre più piccole a forma di anello. Può comparire sul petto, sul busto o sulla schiena.
Le macchie sono squamose e pruriginose. Inoltre, si accompagnano ad altri sintomi, come mal di testa o mal di gola e febbre.
La causa esatta non è nota. Gli esperti pensano che possa essere correlata a virus o batteri, poiché spesso si verifica dopo un’infezione.
In alcuni casi scompare in poche settimane. I corticosteroidi, gli antistaminici o gli antivirali sono talvolta raccomandati per trattare i sintomi.
3. Dermatite da contatto
La dermatite da contatto comprende una serie di condizioni della pelle abbastanza comuni. Si produce afferrando, toccando o sfiorando un elemento irritante o a cui il soggetto è allergico. Spesso la pelle diventa secca, screpolata e squamosa.
In alcuni casi può scomparire da sola nel giro di pochi giorni o settimane, soprattutto se si evita il contatto con la sostanza che la produce. Il trattamento è sintomatico, insieme a creme all’idrocortisone.

4. Dermatite atopica
La dermatite atopica, nota anche come eczema, è una malattia relativamente comune. È caratterizzato dalla presenza di macchie rosse sulla pelle, accompagnate da prurito.
Le cause sono di origine genetica. La dermatite atopica influenza la pelle, nel senso che questa non riesce a proteggersi bene da alcune condizioni, diventando più sensibile e soggetta a irritazioni.
Non ha cura. Il trattamento prevede creme o pomate steroidee per alleviare il prurito e il bruciore. Si consigliano anche antistaminici orali, oltre a mantenere la pelle ben idratata.
5. Psoriasi
La psoriasi è una malattia cronica di origine autoimmune. In questa malattia, il corpo produce una quantità eccessiva di cellule della pelle, che si accumulano formando strati che si sfaldano.
Ci sono farmaci che aiutano ad alleviare i sintomi. Ciò include creme e farmaci immunosoppressori. È disponibile anche la terapia con luce ultravioletta.
Alcuni fattori (stress, farmaci, infezioni) aiutano a scatenare le riacutizzazioni.
6. Rosacea
La rosacea è una malattia dermatologica di origine genetica, più comune nelle donne bianche. Appaiono aree arrossate sulla pelle del viso e i vasi sanguigni diventano visibili. Si verificano anche insorgenze di brufoli pieni di pus e una sensazione di bruciore e irritazione agli occhi.
I trattamenti cercano di ridurre i sintomi. D’altra parte, si raccomanda di evitare i fattori che aumentano la rosacea:
- Bevande calde o alcoliche.
- Cibo piccante.
- Temperature molto alte o basse.
- Sole o vento in eccesso.
- Farmaci che causano vasodilatazione.
- Prodotti cosmetici irritanti.
7. Tigna
Tigna o tinea corporis è un’infezione abbastanza comune causata da funghi che colonizzano la pelle. Produce lesioni che sono evidenti sotto forma di macchie rosse. È presente anche desquamazione.
Non è dolorosa o grave, tuttavia è contagiosa e può influire sulla qualità della vita di una persona. Di solito si risolve con un trattamento in crema.
8. Reazione allergica
Un gran numero di persone soffre di reazioni allergiche ad un elemento (chiamato allergene). Ci possono essere allergie alimentari, respiratorie e cutanee.
Sebbene queste ultime siano meno frequenti, di solito si presentano con la comparsa di macchie rosse. Oltre ad essere trattate con antistaminici, possono essere prevenute evitando l’esposizione.
9. Reazione ai farmaci
Alcuni farmaci generano, come effetto collaterale, la comparsa di macchie rosse sulla pelle. Queste possono essere sollevate o piatte, squamose o con vesciche. Variano anche nella tonalità, dallo scarlatto al viola.
Il rossore scompare quando il farmaco viene interrotto. Anche se a volte può essere necessario un altro farmaco, come l’epinefrina, la difenidramina o un corticosteroide.
10. Scabbia
La scabbia è causata da un acaro chiamato Sarcoptes scabiei. Questo parassita si trasmette per contatto diretto.
Produce lesioni ipercheratosiche (ispessimento dello strato esterno della pelle), con arrossamento, bruciore, prurito e ulcere (dovute al grattamento). Il trattamento si basa sull’uso di scabicidi, unguenti per alleviare i sintomi e l’adozione di misure igieniche e di igiene personale.

11. Infezione (cellulite)
La cellulite si verifica quando un batterio entra nella pelle. L’area interessata diventa infiammata e rossa; appare calda e molto sensibile.
Può diffondersi rapidamente ed è potenzialmente grave. Il trattamento si basa sulla somministrazione di antibiotici.
12. Candidosi
La candidosi è causata da un fungo chiamato Candida albicans. Sebbene risieda normalmente nel corpo, in certe occasioni si comporta come un agente patogeno, provocando eruzioni cutanee.
Tra le altre aree, possono comparire macchie rosse sul glande, accompagnate da prurito. Il trattamento prevede il ricorso a creme antimicotiche (ad esempio clotrimazolo).
13. Impetigine
Nell’impetigine compaiono piaghe intorno alla bocca e al naso, che successivamente si trasformano in croste. Provoca anche reazioni infiammatorie con la comparsa di macchie rosse sulla pelle colpita.
È un’infezione batterica altamente contagiosa; più comune nei bambini. Il trattamento antibiotico è solitamente efficace.
14. Lichen planus
È una condizione autoimmune. In questo caso, le macchie rosse sono piatte e compaiono in bocca, gola, unghie, cuoio capelluto o genitali.
È più comune nelle donne di età compresa tra 30 e 60 anni. Non è ben chiaro cosa lo causi, anche se i ricercatori sospettano una componente genetica.
Non è contagioso e va via da solo ma può anche diventare una malattia cronica. Le opzioni terapeutiche consistono in assunzione di corticosteroidi topici o retinoidi e antistaminici orali.
Leggete anche: Screziatura della pelle o livedo reticularis: cause e trattamento
15. Varicella
È una malattia altamente contagiosa. È causata dal virus varicella-zoster. Colpisce maggiormente i bambini, sebbene dopo la prima esposizione si sviluppi l’immunità permanente.
Il sintomo più evidente è un’eruzione cutanea con papule rosse. Si può prevenire con il vaccino. Ma non c’è cura contro il virus una volta contratto.
16. Morbillo
Il morbillo è una malattia pericolosa. È causato da un virus della famiglia dei paramixovirus.
Il sintomo più evidente è un’eruzione rossastra. Può causare gravi complicazioni e ha un tasso di mortalità vicino al 10%. Non esiste un trattamento, ma può essere prevenuto con la vaccinazione.
17. Rosolia
È una malattia contagiosa, più comune nei bambini. Il virus si trasmette attraverso l’aria ed entra nelle vie respiratorie.
I sintomi includono febbre, nausea e rash cutaneo (rash rosa). Non esiste una cura, ma esiste un vaccino.

18. Cancro della pelle
Le macchie rosse possono essere un segno clinico della presenza di cancro della pelle. In questo caso, il trattamento può includere varie procedure, come l’escissione, la chirurgia di Mohs, il curettage, l’elettrodessicazione, il congelamento o la crioterapia, nonché la radioterapia e la chemioterapia.
19. Lupus
È una malattia autoimmune in cui il sistema di difesa stesso attacca le cellule sane. Il lupus può colpire vari organi (reni, cervello, cuore, polmoni), nonché articolazioni e pelle. Sul viso provoca la comparsa di eruzioni cutanee sotto forma di macchie rossastre.
Non c’è cura. I trattamenti mirano a migliorare la qualità della vita del paziente, cercando di ridurre i sintomi e le riaucutizzazioni.
Ciò include cambiamenti dello stile di vita, oltre a farmaci antinfiammatori, immunosoppressori e corticosteroidi.
20. Petecchie
Questo è il nome dato a piccoli punti rotondi, di colore rossastro o brunastro. Possono essere dovute a:
- Infezione.
- Trauma.
- Reazione allergica.
- Disturbo della coagulazione emorragica.
Le macchie rosse non sono pruriginose o irregolari, tuttavia possono diffondersi e formare macchie più grandi. Il trattamento dipende dalla causa. A volte sono necessari antibiotici.
21. Angioma a ciliegia
Angioma a ciliegia o emangioma rubino è il nome dato a queste piccole formazioni della pelle, che appaiono come macchie rotonde rosse o viola. A volte possono essere spesse. Sono più comuni dopo i 30 anni.
Possono essere diagnosticate con un semplice esame visivo e non richiedono alcun trattamento. Se le macchie creano disagio si possono trattare con laser, azoto o altri metodi.
Di solito non sono motivo di allarme, sebbene esista la possibilità che siano dovuti a un disturbo della coagulazione.
22. Acne
Anche l’acne può anche causare la comparsa di macchie rosse sulla pelle, sul viso, sul petto o sulla schiena. Esiste un’ampia soluzione di farmaci e prodotti cosmetici, o rimedi casalinghi, per curare l’acne. La raccomandazione principale è evitare di schiacciare i brufoli.
23. Punture di insetti
Una reazione molto comune alle punture di insetti è la comparsa di macchie rosse all’interno o intorno all’area in cui si è verificato il morso. Questo può essere accompagnato da una reazione infiammatoria e prurito.
Gli effetti del prurito sono alleviati con creme mirate. Se la persona è allergica all’insetto, occorre somministrare un antistaminico. In ogni caso è consigliabile evitare di esporsi, coprirsi bene e utilizzare repellenti.

24. Prurito del nuotatore
Il prurito del nuotatore è anche chiamato dermatite cercariale, il nome dato alle forme larvali di trematodi (in particolare, schistosomi). È un’eruzione pruriginosa prodotta dall’immersione in acqua contaminata dai suddetti parassiti.
Non è contagioso. Il trattamento è con corticosteroidi e antistaminici. A volte si potrebbe aver bisogno di antibiotici.
25. Stress
Vivere situazioni stressanti, a breve o lungo termine, si traduce nella comparsa di vari sintomi fisici. Pertanto, lo stress può anche causare la comparsa di macchie rosse sulla pelle in alcune persone.
Quando consultare un medico?
A seconda della zona in cui si trovano, le macchie rosse sulla pelle sono un sintomo evidente o meno.
Se le macchie scompaiono in breve tempo, non c’è nulla di cui preoccuparsi. Se invece si mantengono per un po’, si ritiene sempre opportuno fissare un appuntamento con il medico, in modo che possa valutarle e consigliare una cura.
Occorre prestare attenzione immediata se, oltre a persistere, le macchie sono accompagnate da altri sintomi, come i seguenti:
- Febbre.
- Palpitazioni.
- Dolore intenso.
- Stanchezza estrema.
- Difficoltà a respirare o sensazione di soffocamento.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Alonso, M. C., Leonard, D. D., Cruz, Y. B., & Rodríguez, A. E. S. (2020). Cáncer de piel no melanoma y radiaciones ultravioletas. Folia Dermatológica Cubana, 12(1).
- Armstrong, A. W., & Read, C. (2020). Pathophysiology, clinical presentation, and treatment of psoriasis: a review. Jama, 323(19), 1945-1960.
- García-Bravo B, Conde-Salazar L, De la Cuadra J, et al. Estudio epidemiológico de la dermatitis alérgica de contacto en España. Actas Dermo-Sifiliográficas. 2004; 95(1): 14-24.
- Johnston G, Exton L, Mohd Mustapa M, et al. British Association of Dermatologists’ guidelines for the management of contact dermatitis. Br J Dermatol. 2017; 176(2): 317-329.
- Le Cleach L, Chosidow O. Lichen planus. N Engl J Med. 2012; 366(8): 723-32.
- Lyons J, Milner J, Stone K. Atopic dermatitis in children: clinical features, pathophysiology, and treatment. Immunol Allergy Clin North Am. 2015; 35(1): 161-183.
- Morgado-Carrasco, D., Piquero-Casals, J., & Podlipnik, S. (2022). Tratamiento de la escabiosis. Atención Primaria, 54(3), 102231.
- Pastrana, I. R. M. (2018). Prurigo por insecto y alergia a la picadura del mosquito: estudio de caso. Atención Familiar, 25(3), 129-131.
- Petit A. Pitiriasis rosada («pityriasis rosea»). EMC – Dermatología. 2015; 49(4): 1-7.
- Ranganathan D, John GT. Therapeutic plasma exchange in renal disorders. Indian J Nephrol. 2019; 29(3): 151-159.
- Tanghetti E. The role of inflammation in the pathology of acne. J Clin Aesthet Dermatol. 2013 Sep; 6(9): 27–35.
- Thomas A, Baird S, Anderson J. Purpuric and petechial rashes in adults and children: initial assessment. BMJ. 2016; 352: i1285.
- Urbina F, Das A, Sudy E. Clinical variants of pityriasis rosea. World J Clin Cases. 2017; 5(6): 203-211.
- Zaenglein, A. L. (2018). Acne vulgaris. New England Journal of Medicine, 379(14), 1343-1352.
- Trac, E. Et al. Outbreak of Swimmer’s Itch in Denmark. 2019. ActaDV. Doi: 10.2340/00015555-3309
- RICHARD P. USATINE, MD, AND MICHELLE TINITIGAN, MD. Diagnosis and Treatment of Lichen Planus. 2011. Disponible en: https://www.aafp.org/pubs/afp/issues/2011/0701/p53.html
- Baptista, L. Impetigo – review. 2012. DOI: http://dx.doi.org/10.1590/abd1806-4841.20142283
- Campillos Páez, S. Et al. Escabiosis: revisión y actualización. 2002. Medifam vol.12 no.7. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=s1131-57682002000700004
-
Aditya K Gupta, Maria Chaudhry, & Boni Elewski. Tinea corporis, tinea cruris, tinea nigra, and piedra. 2003. Dermatologic Clinics. Disponible en: https://www.derm.theclinics.com/article/S0733-8635(03)00031-7/fulltext
- Thomas J. Zuber. 2000. ROSACEA. Primary Care: Clinics in Office Practice. Disponible en: https://www.primarycare.theclinics.com/article/S0095-4543(05)70197-4/fulltext
- Ma. T. Bordel-Gómeza, A. Miranda-Romerob, J. Castrodeza-Sanzc. 2010. Epidemiología de la dermatitis de contacto: prevalencia de sensibilización a diferentes alérgenos y factores asociados. Actas Dermo-Sifiliográficas. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S0001731009000064
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.