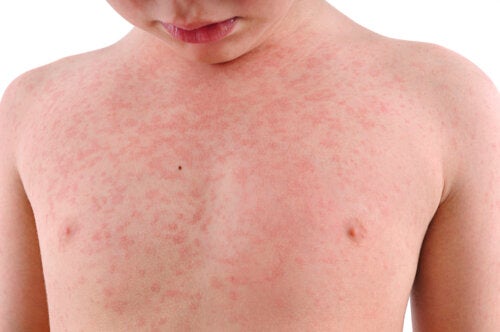
La roseola infantile, detta anche sesta malattia o esantema critico, è un’infezione virale. All’inizio del secolo scorso rientrava in un gruppo di malattie comuni nei bambini, tutte caratterizzate dalla comparsa di eruzioni cutanee.
Queste entità cliniche, che comprendono anche morbillo, rosolia e varicella, venivano enumerate man mano che venivano descritte. Pertanto, la roseola infantile è stata definita la “sesta malattia”.
Il termine esantema si riferisce alla presenza di un’eruzione cutanea che interessa la superficie corporea. Quando l’eruzione coinvolge le membrane mucose, si parla di enantema.
Perché si verifica la roseola?
La sesta malattia ha una ben nota origine virale, essendo causata dal virus dell’herpes umano (HHV) di tipo 6 e 7. Esistono due varianti di HHV-6 (A e B), ma il 6B è la causa più comune di esantema critico.
Questi virus sono presenti in oltre il 95% degli adulti. Pertanto, è un’infezione altamente diffusa in tutto il mondo.
Attualmente si ritiene che il meccanismo di trasmissione avvenga attraverso le goccioline di saliva che si disperdono respirando, tossendo o parlando. Tuttavia, è possibile anche un’infezione congenita, poiché l’HHV ha la capacità di legarsi al genoma, trasferendosi con i cromosomi al momento del concepimento. Tale trasmissione, tuttavia, è rara.
La presenza del virus in varie cellule dell’organismo viene mantenuta per tutta la vita.
Chi colpisce?
Oltre il 95% dei soggetti che presentano un esantema improvviso ha un’età compresa tra i 6 mesi e i 3 anni. È quindi considerata una condizione tipica dell’infanzia.
Tuttavia, poiché il virus rimane dormiente nel corpo, sono possibili riattivazioni, anche se tendono a passare inosservate. Nei bambini piccoli, la roseola infantile è rara a causa della protezione fornita dagli anticorpi materni che hanno attraversato la placenta.
Quadro clinico della sesta malattia
La roseola infantile si distribuisce solitamente sulla pelle del torace e dell’addome, con un minore coinvolgimento della superficie degli arti, del viso e della regione dietro le orecchie. Raramente, si possono osservare lesioni sul palato e sull’ugola.
Il sintomo iniziale è la febbre, che di solito è alta e dura un paio di giorni. Dopo il ritorno alla normalità della temperatura, compare la manifestazione tipica, una piccola eruzione cutanea irregolare di colore rosa, prevalentemente sul tronco.
È importante notare che, poiché la febbre si è abbassata al momento dell’eruzione cutanea, il bambino è solitamente in buone condizioni generali. Per questo motivo, l’infezione viene talvolta sottovalutata dai genitori.
Oltre all’esantema, alcuni pazienti presentano anche tonsillite, faringite o otite media, le cui caratteristiche cliniche indicano un’origine virale. Allo stesso modo è comune l’ingrossamento delle catene gangliari del collo, ma l’esplorazione delle stesse non è dolorosa per il bambino.
In alcuni pazienti, l’infezione può verificarsi senza alcun sintomo. Altre manifestazioni meno frequenti includono quanto segue:
- Diarrea.
- Vomito
- Mal di testa.
- Dolore addominale.
- Macchie rossastre punteggiate sul palato e sull’ugola.
Dopo 24-48 ore, l’eruzione cutanea è completamente scomparsa.
Va notato che a volte, per paura della temperatura elevata, si può ricorrere agli antibiotici in modo frettoloso. Poiché l’eruzione cutanea compare nel giro di pochi giorni, è facile che venga interpretata erroneamente come una reazione di sensibilità al farmaco.
Complicazioni della roseola infantile
Non è ancora noto quali pazienti abbiano maggiori probabilità di sviluppare complicanze, ma fino a un terzo dei bambini è a rischio di averle. Le più importanti sono quelle che colpiscono il sistema nervoso centrale (SNC), tra cui spiccano le convulsioni febbrili e l’encefalite.
Per quanto riguarda i meccanismi in grado di produrre manifestazioni neurologiche, molto resta da chiarire. Infatti, alcuni autori ritengono che il virus persista nel SNC dopo la prima infezione, rappresentando un maggior rischio di convulsioni febbrili e sintomi neurologici nel paziente.
Tuttavia, esistono divergenze tra gli studi e sono necessarie ulteriori ricerche.
D’altra parte, sebbene la sesta malattia sia solitamente considerata banale, le persone con carenze del sistema immunitario e quelle che hanno ricevuto trapianti mostrano una maggiore predisposizione alle infezioni più gravi, oltre a un maggior rischio di complicanze e riattivazione del processo virale. Per questo motivo, è fondamentale un attento follow-up dei pazienti trapiantati.
Come viene diagnosticata la roseola infantile?
Il riconoscimento del quadro infettivo è clinico e si basa sia sulla presenza dell’esantema sia sulla remissione della febbre prima della comparsa dell’esantema. I test complementari non sono essenziali, ma possono determinare l’esistenza di anticorpi.
Allo stesso modo, la reazione a catena della polimerasi (PCR) viene utilizzata per rilevare il DNA virale. Ma il suo costo, rispetto al decorso benigno della malattia, non ne giustifica l’uso regolare.
Diagnosi differenziale
La differenza principale con altre malattie esantematiche infantili è che nella roseola la febbre si attenua prima della comparsa delle lesioni. D’altra parte, le caratteristiche dell’eruzione cutanea aiutano a distinguerla da altri processi virali.
Tuttavia, è importante conoscere alcune diagnosi differenziali:
- Varicella.
- Scarlattina
- Morbillo.
- Mononucleosi infettiva.
Leggete anche: Mononucleosi nei bambini: cause e sintomi
Trattamento della roseola infantile
Trattandosi di un processo virale a remissione del tutto spontanea, non necessita di cure specifiche. Vi è quindi un consenso sul fatto che il bambino debba essere aiutato nella gestione dei sintomi.
Ciò significa che per trattare la febbre devono essere prescritti degli antipiretici. Allo stesso modo, è importante raccomandare il riposo e l’assunzione di liquidi.
Alcuni autori ritengono che la somministrazione di antivirali (ganciclovir, per esempio) possa essere di qualche utilità per ridurre la carica virale. Ma questa teoria non è provata e sono necessari ulteriori studi al riguardo.
Bibliografia
Tutte le fonti citate sono state attentamente esaminate dal nostro team per garantirne la qualità, affidabilità, rilevanza e validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Baquedano, I.; Bernadó, R.; Aznar, S.; Bustillo, A.; Guerrero, C.; Encefalofatía por Virus Herpes 6 como Complicación de Exantema Súbito; Archivos Argentinos de Pediatría; 116 (2); 2018.
- Berenberg, W.; La Roséola Infantil o Exantema Súbito; Anales de Medicina y Cirugía; 28 (63): 249 – 253; 1950.
- Berría, M.; Herpes Virus Humano-6: Potencial Neuropatogénico y Asociación Clínica con Enfermedad Neurológica; Medicina; 59 (3): 305 – 308; 1999.
- Compilación: Arteaga, R.; Arteaga, R.; Infecciones por Herpes Virus Humano 6 y 7; Resúmenes de Artículos de la Literatura Pediátrica; Revista de la Sociedad Boliviana de Pediatría; 44 (1): 38 – 40; 2005. Basado en: Ward, K.; Current Opinion in Infectious Diseases; 28; 247 – 252; 2005.
- González, N.; Aguilar, N.; Rivera, E.; Hernández, C.; Infecciones por Herpes Virus Humano Tipo 7 en Pediatría; Revista Latinoamericana de Infectología Pediátrica; 32 (3): 109 – 102; 2019.
- Palacios, C.; Durán, C.; Orozco, L.; Saéz, M.; García, M.; Ruiz, R.; Exantemas en Pediatría; Acta Pediátrica de México; 36: 412 – 423; 2015.
- Vega, T.; Gil, M.; Rodríguez, M.; de la Serna, P.; Red de Médicos Centinelas de Castilla y León; Incidencia y Características Clínicas de los Exantemas Maculopapulares de Etiología Viral; Atención Primaria; 32 (9): 517 – 523; 2003.